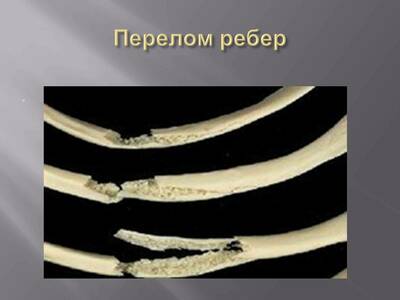
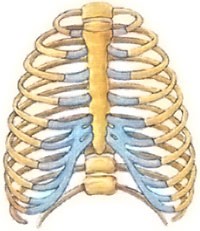
Перелом ребер
Под переломом ребер понимается деструктивное изменение грудной клетки, вызванное воздействием внешних факторов и обстоятельств. У детей такие переломы встречаются крайне редко, так как уровень эластичности костных структур достаточно высок по сравнению с людьми более старшего возраста.
Причины перелома ребер
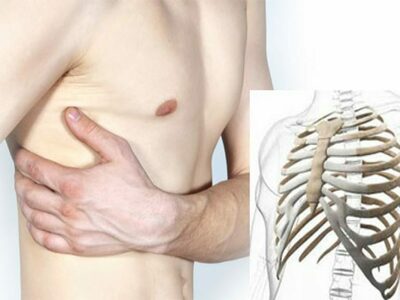
- повреждение грудной клетки в результате дорожно-транспортного происшествия;
- травмирование груди при занятиях спортом;
- сильный удар тупым предметом в район грудной клетки;
- падение с высоты;
- оказание симметричного давления на тело предметами с двух сторон.
В дорожно-транспортных происшествиях довольно часто страдает грудная клетка водителя, так как при столкновении или резком торможении на высокой скорости происходит сильный удар о руль. В такой ситуации зачастую ломается и кости в области подключичной артерии. Если в ДТП произошел удар грудной клетки у пешехода, обычно диагностируются множественные переломы.
Серьезность повреждения при падении с высоты зависит от скорости падения и свойств поверхности, на которую приземлился потерпевший.
Кроме того, сломать ребра грудной клетки можно и с минимальным применением силы. Причины здесь кроятся в наличии у пациента следующих заболеваний, снижающих эластичность костных структур грудины:
- наличие опухолей костного мозга и ткани первичной степени;
- артрит ревматоидного типа;
- наличие метастазов в костях;
- остеопороз;
- врожденное аномальное развитие грудной клетки или патологическое отсутствие того или иного ребра.
Симптомы
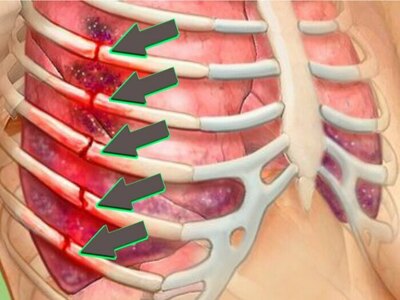
Симптоматика при повреждении одного или нескольких ребер представляет собой следующую картину:
- Сильное болевое ощущение в области нарушения костной структуры. Кость и ее частицы могут раздражать нервные окончания, а также повредить мышечную ткань.
- Принятие определенной позы, позволяющей снизить приступ боли. Как правило, потерпевший сидит согнувшись, либо прижимает грудную клетку, что снизить частоту дыхательного рефлекса.
- Возможность тактильного определения перелома.
- Кашель, чихание, глубокий вдох и речь провоцируют усиление болевого синдрома.
- Припухлость участка грудины, на который пришелся удар. Может появиться отечность и будет заметна гематома.
- Возможно только частое и поверхностное дыхание.
- Невозможность сделать медленный глубокий вдох из-за сильной и резкой боли.
- Открытые раны.
- Внешняя деформация и изменение структуры грудной клетки, то есть со стороны повреждения можно видеть небольшую впадину или углубление.
- Появление необычного звука при движении.
Диагностика
Диагностика грудной клетки проводится для отличия перелома от ушиба. Занимается этим вопросом врач-травматолог. Для постановки точного диагноза используются следующие методы:
- Визуальный осмотр потерпевшего с использованием простукивания и выслушивания грудной клетки. Врач старается определить имеются ли скопления воздуха, крови и другой жидкости в легких и плевральной области.
- Рентгенограмма.
- Компьютерная томография или ультразвуковая диагностика.
Методы лечения
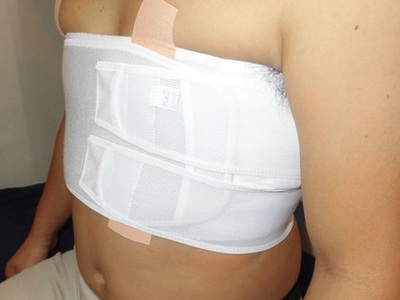
Само лечение перелома ребер грудной клетки состоит из следующих процедур:
- Введение местного анестетика в поврежденную область. Чаще всего используется «Новокаин». После окончания действия обезболивающего назначается его повторный ввод.
- Наложение бинтовой повязки или гипсового корсета на область ребер. Таким образом, снижается болевой синдром, нормализуется дыхание посредством перехода на брюшной тип.
- Если пациент поступил в стационар с двусторонним переломом, то ему могут быть установлены пластины. Это делается с целью удержания костей в нужном состоянии для дальнейшего правильного срастания.
Лечение повреждения ребер не предполагает постельного режима. Больному необходимо чаще сидеть, практиковать дыхательные гимнастики и упражнения. Однако, физические нагрузки должны быть исключены.
В плане использования медикаментов больному могут быть прописаны следующие препараты: «Нимесил», «Ибупрофен», «Диклофенак», «Морфин». При наличии застойного явления и пневмонии легочных путей врач выпишет антибактериальные препараты (например, «Амоксиклав»).
При повреждении грудной клетки в особо сложных случаях пациенту будет назначено хирургическое вмешательство:
- Обработка открытой раны. Хирург осуществляет очистку раны, удаляет омертвевшие куски тканей, перевязывает разорвавшиеся сосуды и вводит антибиотик.
- Пневмоторакс. Удаляется избыток кислорода путем ввода медицинской трубки, подключенной к вакуумному насосу.
- Гемоторакс. В плевральную полость вводится медицинская трубка для удаления избытка крови.
- Полостная операция проводится при наличии внутреннего кровотечения или повреждения внутренних органов.
- При сильной деструкции костных отломков хирург сопоставляет их и фиксирует для дальнейшего сращивания.
- При наличии инородного предмета в грудной клетке также проводится открытая операция.
Срок сращивания сломанных ребер зависит от нескольких факторов:
- возраст потерпевшего пациента;
- количество сломанных ребер;
- своевременность оказания медицинской помощи;
- наличие отломков и степень смещения костей;
- общее самочувствие и анамнез пациента.
При стандартных условиях у взрослого пациента ребра могут срастить за 3-5 недель, а у ребенка – за 2-3 недели. Полноценная реабилитация и полное восстановление физических возможностей происходит за 2 месяца.
Питание
Важно при переломе ребер включать в свой обычный рацион продукты с высоким содержанием кальция. Подходят следующие продукты: лосось, молоко, йогурт, сметана, домашний сыр, тофу, зелень, миндаль, овсянка, апельсины.
Вред для здоровья от переломов ребер
- плевропульмональный шок;
- вероятность повреждения внутренних органов, дыхательной системы;
- нарушение возможности самостоятельного дыхания;
- возникновение застоя и скопления жидкости в легких;
- развитие посттравматической пневмонии;
- попадание осколков костных структур в сердце, крупные кровеносные сосуды.
Профилактические меры
Профилактическими мерами по снижению риска перелома ребер являются:
- ограничение физических нагрузок;
- отказ от занятий травмоопасным видом спорта;
- употребление продуктов с высоким содержанием кальция.
При переломе одного или нескольких ребер обязательно обращение за медицинской помощью. Промедление грозит серьезными осложнениями, а также развитием пневмонии на фоне полученной травмы.
Источник
Лечебная физкультура при закрытых травмах грудной клетки
Дата публикации: 02 ноября 2018 .
Лечебную гимнастику при закрытых травмах грудной клетки желательно назначать с первых дней поступления пострадавшего в стационар. Задачами её являются улучшение общего состояния больного (в том числе повышение психоэмоционального тонуса), уменьшение болевых ощущений, содействие расправлению легкого, нормализация работы органов кровообращения, профилактика образования плевральных спаек и защитно-рефлекторной контрактуры плеча (приводящей).
Примерный комплекс физических упражнений в первые 3—4 дня после закрытой травмы грудной клетки:
Упражнения выполняют в медленном темпе.
- — лежа на спине, кисти рук на животе. Надавливание руками на область живота во время продолжительного выдоха, возвращение в и. п. — вдох (4—5 раз).
- — лежа на спине, руки вдоль туловища, ноги вместе. Попеременное или одновременное тыльное и подошвенное сгибание стоп (10—12 раз). Дыхание произвольное.
- — то же. Толчкообразный выдох, откашливание мокроты.
- — то же. Сжимание и разжимание пальцев рук (8—10 раз). Дыхание произвольное.
- — то же. Попеременное или одновременное сгибание рук в локтевых суставах (4—6 раз). Дыхание произвольное.
- — то же. Глубокое диафрагмальное дыхание. При выдохе руки инструктора надавливают на верхний квадрант живота.
- — то же. Попеременное или одновременное сгибание ног в коленных суставах, скользя стопой по плоскости постели (6—8 раз). Дыхание произвольное.
- лежа на здоровом боку. Поднять руки вверх — вдох, повернуться в и. п. — выдох (4—6 раз).
- — то же. Прижать левый (правый) локоть к грудной клетке во время глубокого (продолжительного) выдоха (4—6 раз).
- — то же, одна рука под головой, другая вытянута, ноги полусогнуты. Поднять к животу вышележащую ногу — выдох, вернуться в и. п. — вдох (4—6 раз).
- — лежа на спине, ноги согнуты в коленных суставах, стопы опираются на кровать, руки вдоль туловища. Приподнять таз — выдох, вернуться в и. п. — вдох (4—5 раз).
- — лежа на спине, руки вдоль туловища, ноги слегка разведены. Глубокое диафрагмальное дыхание. При выдохе руки инструктора слегка надавливают на верхний квадрант живота.
- — то же. Круговые движения стопами (10—12 раз). Дыхание произвольное.
- — то же. На верхний квадрант живота положен мешочек с песком (0,5 кг). Глубокое диафрагмальное дыхание.
Для профилактики застойных явлений и контрактур назначают массаж и самомассаж мышц конечностей ежедневно по 5—10 мин в течение 7—10 дней.
При улучшении состояния пациентам рекомендуют продолжительное время сидеть и передвигаться вначале в пределах палаты, а затем и отделения.
Лечебная гимнастика ( с 3—6-го дня после травмы ) направлена на улучшение работы сердечно-сосудистой системы, органов дыхания, стимуляцию процессов восстановления в поврежденных тканях, подготовку организма к постепенно возрастающей нагрузке, коррекцию осанки. Занятия состоят из упражнений для крупных мышечных групп и суставов (динамического и статического характера), дыхательных и корригирующих упражнений, выполняемых пациентом в исходном положении сидя и стоя. Упражнения выполняют в спокойном темпе, без резких, рывковых движений, предоставляя паузы для отдыха. Каждое упражнение повторяют не более 8—12 раз. Занятия продолжаются по 12—15 мин 2—3 раза в день.
Функция внешнего дыхания и кровообращения относительно нормализуется к 3-й неделе после травмы, что служит основанием к переводу больного на амбулаторный этап лечения. Лечебная гимнастика в этом периоде направлена на тренировку функций сердечно-сосудистой и дыхательной систем, укрепление мышц и подвижности в суставах, реадаптацию к бытовым и профессиональным нагрузкам. Используются физические упражнения, охватывающие все мышечные группы и способствующие укреплению межреберных мышц и мышц передней стенки живота. Проводят наклоны и повороты туловища, прогибания в грудном и поясничном отделах позвоночника, в том числе упражнения на гимнастической скамейке и у гимнастической стенки, с гимнастическими предметами. В занятия включают корригирующие упражнения, упражнения на координацию движений, на скорость и выносливость. Тренируются в удлиненном выдохе. При выполнении статических дыхательных упражнений для контроля за типом дыхания и амплитудой дыхательных движений больным рекомендуют положить одну руку на грудь, другую — на живот. Физическая нагрузка увеличивается постепенно. Применяют игровые элементы, способствующие повышению эмоционального тонуса больных, дозированные прогулки и при определенных показаниях — лечебное плавание, физические упражнения в воде, лыжи и т. д. Показан массаж мышц грудной клетки (10—12 процедур).
Большинство больных с повреждением ребер не нуждаются в профессиональной и бытовой трудотерапии и после консолидации в области травмы и восстановления функций внешнего дыхания и кровообращения возвращаются к прежней трудовой деятельности.
Источник
Определение безопасного времени для возвращения к спорту после травмы
20 октября 2012
Как понять, в какой момент можно вернуться в спорт после травмы, не опасаясь при этом за свое здоровье?
Возвращение в спортивный режим
Если вы недавно получили травму, то, конечно, вас волнует вопрос, сколько времени у вас займет лечение и период восстановления. Ответить на этот вопрос, однако, сложно, так как все зависит от типа и сложности травмы, и от физической формы пострадавшего. Одно можно сказать с уверенностью, быстрый возврат в спорт может повлечь повторную травму или хронические заболевание, тем самым продлить период лечения. А слишком долгая реабилитация отрицательно скажется на спортивной подготовке спортсмена.
Безусловная помощь в быстром восстановлении после травмы – это отличная физическая форма спортсмена. Сильные и здоровые спортсмены не только находятся в меньшем риске быть травмированными, но и их организм уже заранее подготовлен к быстрой ремиссии.
Как ускорить период восстановления после травмы:
— быть в форме в течение всего года;
— обращайте внимание на малейшие симптомы;
— сразу же обращайтесь к помощи профессиональных врачей;
— пройдите полную программу реабилитации;
— поддерживайте форму во время восстановления;
— не теряйте оптимизма.
В течение острого периода травматической болезни вы должны следовать принципам ПЛДП (покой, лед, давление и приподнимание) или RICE-therapy, ограничить активность, дать организму время восстановиться. В зависимости от вида травмы, лечение может быть медикаментозным, с хирургическим вмешательством, включать перевязки или физиотерапию.
Во время вашего лечения старайтесь по возможности поддерживать физическую форму. Попробуйте использовать альтернативные способы тренировки посредством велотренажера, плавания, бега в воде, силовых упражнений тех частей тела, которые не были травмированы.
Приступить к восстановлению объема движений и силы травмированной части нужно немедленно после разрешения врача. Используйте боль как сигнал и избегайте движений, которые вызывают у вас дискомфорт. Как только мышцы будут достаточно разработаны, вы постепенно можете возвращаться в спорт и тренироваться примерно на 50-70 % от максимальных возможностей в течение нескольких недель. Во время стадии возвращения вы также можете выполнять упражнение на баланс, ловкость и скорость, ориентируясь на свое самочувствие и возможности.
Главные принципы безопасного возвращения в спорт
- Вы не чувствуете боль и дискомфорт
- Нет отека, опухолей и прочего
- Восстановлен полный объем движений (сравните травмированную часть с идентичной здоровой частью)
- Восстановлена полная сила или близкая к полной (90%)
- При травме нижних конечностей вы способны выдержать свой вес, опираясь на бедра, колени и лодыжки и при этом не хромаете.
- При травме верхних конечностей вы выполняете все необходимые движения правильно, не испытывая боли
Помните, что если даже вы чувствуете себя в отличной форме, и у вас нет ни одного из вышеперечисленных признаков, вы все равно можете испытывать дефицит в силе, навыке, прочности и гибкости суставов. Поэтому опасайтесь чрезмерных нагрузок на поврежденную часть в течение нескольких месяцев после восстановления.
*Статья разработана в качестве дополнительных советов, так как в первую очередь необходимо выполнять рекомендации лечащего врача.
Источник