- Как пользоваться стимулирующим спирометром
- О стимулирующем спирометре
- Как пользоваться стимулирующим спирометром
- Настройка стимулирующего спирометра
- Использование стимулирующего спирометра
- Как пользоваться спирометром
- Показания и противопоказания
- Спирометр: инструкция по применению
- Процедура использования спирометра выглядит так:
- Легочная реабилитация пациентов, перенесших инфекцию COVID-19, с помощью тренажеров дыхательных Threshold IMT и PEP
- Ключевые механизмы патогенеза инфекции COVID-19
Как пользоваться стимулирующим спирометром
Эта информация поможет вам узнать о том, как пользоваться стимулирующим спирометром.
О стимулирующем спирометре
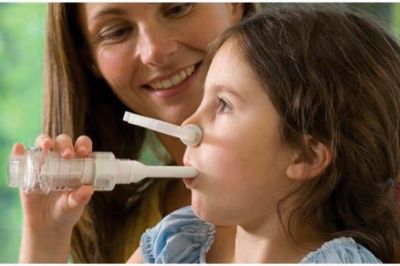
Стимулирующий спирометр — это устройство для расширения легких, помогающее вам дышать глубоко и правильно. На рисунке 1 показаны детали, из которых состоит стимулирующий спирометр.
Рисунок 1. Стимулирующий спирометр
Используйте стимулирующий спирометр после операции. Делайте глубокие вдохи и прокашливайтесь. Он способствует поддержанию легких в здоровом состоянии во время выздоровления и предотвращает такие осложнения, как пневмония.
Как пользоваться стимулирующим спирометром
Представленная ниже видеозапись поможет вам узнать о том, как пользоваться стимулирующим спирометром.
Настройка стимулирующего спирометра
Во время первого использования стимулирующего спирометра необходимо вынуть из мешка гибкую трубку с мундштуком. Вытяните трубку и соедините ее с выпускным отверстием, расположенным у основания справа (см. рисунок 1). Мундштук будет находиться на другом конце трубки.
Использование стимулирующего спирометра
Во время использования стимулирующего спирометра дышите ртом. При дыхании через нос стимулирующий спирометр будет работать неправильно. При необходимости можно зажать нос.
Если вы почувствовали головокружение, сделайте перерыв и отдохните. Повторите попытку позже.
Чтобы использовать стимулирующий спирометр, следуйте приведенным ниже инструкциям.
- Ровно сядьте на стуле или кровати. Поместите устройство на уровне глаз.
- Если вам была выполнена операция на груди или животе, во время использования стимулирующего спирометра обнимите подушку или положите ее поверх разреза (хирургического надреза). Так он будет меньше болеть.
- Поместите мундштук в рот и плотно сожмите губы вокруг него. Сделайте медленный глубокий выдох (выдохните).
- Сделайте медленный глубокий вдох (вдохните) через рот. При вдохе вы увидите, как поршень поднимется внутри большой камеры. По мере поднятия поршня индикатор справа будет двигаться вверх. Он должен находиться между двумя стрелками (см. рисунок 1).
- Попытайтесь поднять поршень как можно выше, удерживая указатель между стрелками.
- Если индикатор не находится между стрелками, это значит, что вы дышите слишком быстро или слишком медленно.
- Когда вы подняли поршень настолько высоко, насколько смогли, задержите дыхание на 10 секунд или на максимально возможное для вас время. При этом поршень будет медленно опускаться к основанию спирометра.
- Как только поршень достигнет дна спирометра, медленно выдохните через рот. Отдохните в течение нескольких секунд.
- Повторите 10 раз. Попытайтесь поднимать поршень на один и тот же уровень при каждом вдохе.
- После каждого подхода из 10 вдохов прокашливайтесь, при необходимости держа подушку поверх шва. Кашель поможет выведению слизи из легких.
- Отметьте маркером уровень, достигнутый поршнем в стимулирующем спирометре. Он будет вашим ориентиром на следующем занятии.
Повторяйте эти действия каждый час во время бодрствования.
Если вы не пользуетесь стимулирующим спирометром, закройте мундштук крышкой.
Источник
Как пользоваться спирометром
Устройство для измерения объема выдоха давно и по праву заняло заслуженное место среди базовых продуктов для оснащения самых различных общественных учреждений: поликлиник, санаториев, детских садов, физкультурных заведений и т.д. Функции спирометра очень широки и направлены на диагностику и контроль различных заболеваний органов дыхания, а также на помощь в восстановлении или формировании нормальных дыхательных процессов.
Показания и противопоказания
Использование этого прибора показано в ряде случае, например:
- дисфункция какого-либо из дыхательных органов;
- подготовка к хирургическому вмешательству, в том числе к изучению околоплодного материала;
- расположенность к туберкулезу и астматическим заболеваниям;
- нездоровый образ жизни, в частности курение или плохая экологическая обстановка;
- жалобы на работу дыхательной системы;
- выявление патологических образований или изменений на рентгенограмме;
- занятия профессиональным спортом;
- нарушение газового обмена.
Применение спирометра не имеет возрастных ограничений, его назначают как взрослым, так и детям. Однако есть некоторые ограничения по состоянию здоровья. Спирометр нежелательно использовать в следующих случаях:
- сложная недостаточность легких;
- инфаркт миокарда;
- острое нарушение мозгового кровообращения;
- гипертонический криз;
- токсикоз при беременности;
- недостаточность кровообращения.
За исключением этих ситуаций, спирометр является достаточно простым, легким и безопасным способом определить клиническую картинку или поспособствовать развитию и тренировке дыхательных функций.

Спирометр: инструкция по применению
Перед тем, как проходить тестирование, необходимо по возможности соблюдать некоторые меры подготовки. Сюда относятся требования исключить курение, крепкие кофейные напитки и бронхолитики. Обследование назначается на утро, на голодный желудок. Также нужно надеть свободную, не стесняющую движений одежду и опорожнить кишечник и мочевой пузырь. В ходе проведения обследования пациенту необходимо соблюдать прямое положение корпуса (тестирование проводится в сидячей позе), но постараться сильно не напрягаться.
Процедура использования спирометра выглядит так:
- Пациент садится на стул, сохраняя прямое положение спины.
- На нос крепится зажим.
- Пациент берет в рот загубник и крепко зажимает его губами.
- По команде врача производится максимально объемный вдох.
- Затем — долгий глубокий выдох.
- Цикл повтора — быстрый глубокий вдох и такой же выдох.
Результаты выдаются на основании среднего числа между несколькими замерами. Тестирование замеряет ряд показателей, помимо объема легких. Если спирометр предназначен для восстановления функций дыхательной системы после ИВЛ или для упражнений дыхательной гимнастики, алгоритм использования несущественно меняется. В таком случае необходимо делать не самый максимально возможный вдох и выдох, а ровно такой, какой предписывает назначения врача. Зная, как пользоваться нагрузочным спирометром, можно следить за выдыхаемым объемом самостоятельно или доверить это врачу.
Источник
Легочная реабилитация пациентов, перенесших инфекцию COVID-19, с помощью тренажеров дыхательных Threshold IMT и PEP
Новая коронавирусная инфекция COVID-19 очень быстро стала общемировой проблемой, затронувшей все человечество и всех без исключения людей. Однако, сама инфекция, даже после клинического выздоровления, оставляет после себя серьезнейшие изменения, требующие столь же серьезных мероприятий. Инфекция в силу своей тропности к дыхательной системе, именно на уровне легких часто вызывает значительные повреждения, оказывающие существенное влияние на состояние здоровья реконвалесцента.
Ключевые механизмы патогенеза инфекции COVID-19
Доказана роль воздушно-капельного, воздушно-пылевого или контактного пути в проникновении вирус в организм человека. Контактный вариант опосредован проникновением вируса через слизистую оболочку глаз, носа, рото- и носоглотки. Важна способность вируса проникать через клеточные барьеры разными механизмами: обсуждается проникновение сквозь эпителиальные барьеры путем транспорта моноцитами-макрофагами, что очень важно в патогенезе повреждения легких при системном воспалении. Воздушный путь является ключевым и доминирующим в масштабах распространения COVID-19 в популяции [1]. Вирус при дыхании проникает в дыхательные пути и адсорбируется на уровне бронхов 7-8 генерации. Возникающее воспаление с повышенной экссудацией облегчает проникновение вируса и инфицирование клеток. Для вируса COVID-19 излюбленными рецепторами проникновения в клетки могут быть белки к ферменту АПФ2 или трансмембранный гликопротеин CD147, которые имеются на эпителиальной и эндотелиальной альвеолярной поверхностях. Они обнаруживаются также и на энтероцитах слизистой тонкой кишки, что и объясняет возникновение диспепсических нарушений у больных при инфицировании COVID-19.
В легких, если судить по выраженности расстройств дыхательной функции, наиболее уязвимы альвеоциты 2-го типа, которые осуществляют ряд важных функций, а именно:
- синтез сурфактанта, лизоцима, интерферонов,
- нейтрализация оксидантов,
- транспорт воды, ионов и др.
Притом, что альвеоциты-2 занимают не более 5% поверхности альвеол, именно они определяют баланс воздушности и гидратации легочной ткани [2]. Это наиболее метаболически активные клетки, что является привлекательным для репродукции вирионов COVID-19. Они в итоге и являются наиболее уязвимыми в ходе инфекционного воспаления с развитием респираторного дистресс-синдрома (РДС) [1].

Важно отметить универсальность повреждений легочной ткани, не зависящих от первичного повреждающего фактора – причины РДС. Дебютом этого процесса считается активация альвеолярных макрофагов с выбросом набора провоспалительных компонентов (цитокиновый шторм), куда входит интерлейкины, в том числе IL-6,8, TNF-α (фактор некроза опухоли-альфа), хемоаттрактанты, стимулирующих перемещение моноцитов и нейтрофилов из крови через эндотелий и альвеолярный эпителий и ряд других биологически активных соединений. Этим реакциям способствует системная воспалительная реакция и повышение сосудистой проницаемости. Процессы поддерживает интенсивная вирусная репликация, вкупе с активацией иммуноцитов. Лейкоциты являются источником лейкотриенов, фактора агрегации тромбоцитов, протеаз, оксидантов. Высвобождение биологически активных и агрессивных компонентов в условиях гипоксии стимулирует выпадение фибрина в альвеолах, образование гиалиновых мембран, микротромбообразование в сосудистом русле легких.
Острый процесс завершается первичной гипоксемией, нарушением вентиляционной функции и дренажа бронхиального дерева, где начинается отек и нарушение функции мерцательного эпителия [1,3]. Для COVID-19 характерны выраженное полнокровие капилляров межальвеолярных перегородок, а также вервей легочных артерий и вен, со сладжами эритроцитов, свежими фибриновыми и организующимися тромбами; внутрибронхиальные и интраальвеолярные кровоизлияния, являющиеся субстратом для кровохаркания, а также периваскулярные кровоизлияния.
Дальнейшее прогрессирование процессов способствует присоединению вторичной бактериальной микрофлоры [5]. Однако, пневмония может развиться и без предшествующего РДС и носить обратимый характер, что позволяет снизить риск летального исхода в остром периоде, но выразиться в виде организованного фиброза легких [6]. Также необходимо помнить, что и у бессимптомных больных, перенесших легкое и средне-тяжелое течение вирусной пневмонии, могут быть недиагностированные изменения на уровне мелких бронхов и альвеол.
Именно поэтому вопросы реабилитации пациентов, перенесших ковидную пневмонию, сегодня особенно актуальны.

В течение последних лет методы легочной реабилитации стали стандартным дополнением к медикаментозной терапии у больных с заболеваниями легких. Применение методов легочной реабилитации улучшает жизнедеятельность пациентов, уменьшает одышку, улучшает качество жизни (КЖ ) больных и сокращают число госпитализаций и дни госпитализаций (уровень доказательности А); так же улучшают толерантность к физической нагрузке и увеличивают выживаемость пациентов, увеличивают бронходилятационный эффект (уровень доказательности В) [8].
Изначально, методы легочной реабилитации были разработаны для пациентов страдающих хронической обструктивной болезнью легких. Однако, изучение методов легочной реабилитации показало, что те же самые принципы применимы для пациентов с другими заболеваниями легких, приводящими к дыхательной недостаточности и в настоящее время невозможно представить оказание полноценной медицинской помощи для больных с заболеваниями легких без применения методов легочной реабилитации [8]. Поэтому в комплекс реабилитационных мероприятий необходимо включение дыхательных упражнений с использованием тренажеров. Рекомендуется начинать мероприятия по медицинской реабилитации пациентов с коронавирусной пневмонией в условиях отделений интенсивной терапии при достижении стабилизации состояния пациента и продолжать их после завершения лечения в стационаре в домашних условиях и в рамках амбулатории (дневного стационара).
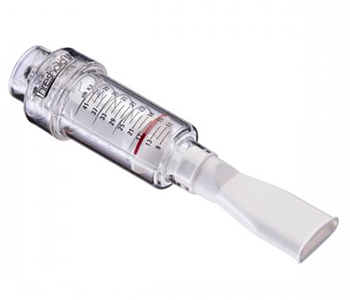
1. Повышать силу и выносливость дыхательных мышц;
2. Тренировать дыхательные мышцы;
3. Улучшать процесс дыхания;
4. Увеличивать толерантность к физической нагрузке [8, 9, 12].
Устройства имеют пружину, клапан и дозированную нагрузку. Клапан открывается только тогда, когда создаваемое инспираторное давление пациентом, превышает сопротивление пружины, выдох происходит беспрепятственно через экспираторный подвижный клапан. В тренажерах создается ступенчатое сопротивление, которое постепенно, по мери тренировки, можно усиливать.
Главное в тренировочных упражнениях — влияние на все механизмы респираторной системы. Инспираторные мышцы являются активными в акте дыхания, они влияют на все аспекты легочной вентиляции. Воздействуя на рисунок дыхания, можно уменьшить нагрузку на альвеолы, за счет снижения сопротивления в бронхах и улучшения вентиляции. Особенно это важно для пациентов, которым приходиться находиться в пром-позиции, при которой, как известно, страдает инспираторная мускулатура. Для восстановления дыхательных мышц можно использовать упражнения, направленные на тренировку диафрагмы – диафрагмальное дыхание, упражнения с тренировкой вдоха, который необходимо делать достаточно длинным (на раз- два-три) для улучшения вентиляции и выдох с небольшим сопротивлением через сомкнутые губы (на раз-два-три-четыре).
Были проведены различные исследования по изучению эффективности применения IMT, где использовали отдельный тренинг IMT или совместно с тренировкой тела.
Проведенный мета-анализ исследований IMT при сравнении с плацебо или низким сопротивлением, менее 30%, у пациентов с ХОБЛ демонстрируют существенное увеличением силы и выносливости дыхательной мускулатуры. Кроме того, в исследованиях показаны существенные и клинически значимые уменьшения одышки в быту и увеличение пикового дыхательного потока.
Использование IMT позволяет воздействовать не только на инспираторную мускулатуру, но на экспираторную, которая начинает активизироваться вслед за инспираторными мышцами. Для усиления отхождения мокроты, при развитии бронхита, можно использовать также дыхательные тренажеры с отрицательным давлением при выдохе такие, как флаттеры, шекеры, акапеллы. Данные тренажеры не тренируют мышцы, но за счет отрицательного давления при выдохе создают дополнительное сопротивление, которое дает толчок для откашливания мокроты.
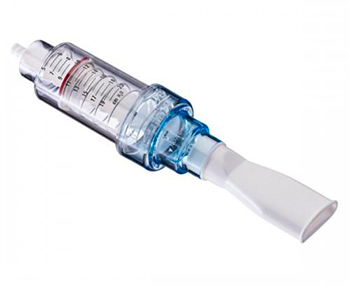
- Улучшению отхождения мокроты и предотвращает ее накопление
- Улучшению функции центральных и периферических дыхательных путей
- Предотвращению образования ателектазов и способствует их расправлению
- Оптимизации расширения бронхов, с параллельным улучшением газообмена 8.
Сопротивление потоку, возникающее при выдохе через устройство, приводит к созданию положительного давления, которое способствует раскрытию дыхательных путей и отхождению мокроты при отхаркивании. Проточный клапан, действие которого не зависит от силы потока, подходит для всех пациентов. Использование устройства Threshold PEP помогает дышать более свободно. Оно улучшает отхождение мокроты и предотвращает ее накопление. При использовании совместно с ингаляторами или спейсерами для введения лекарственных средств Threshold PEP улучшает деспозицию лекарственного средства [12]. Тренировки с сопротивлением улучшают функцию центральных и периферических дыхательных путей. Работает в любом положении, обеспечивая качественнуютерапию. Постоянное давление устраняет необходимость в использовании датчика давления.
Помимо дыхательных упражнений необходим условием выздоровления и полноценной реабилитации следует признать обеспеченность пациентов полноценным питанием, богатым белками и витаминами, а также выполнение курса физических упражнений, направленных на восстановление функций всех органов и систем организма [8, 9].
В заключение отметим, что выздоровление от инфекции COVID-19 нужно считать важным этапом в борьбе с болезнью, но понимать, что это лишь начало длинного, но необходимого пути реабилитации вашего пациента.
Рекомендуемые материалы:
Источник