- Красное лицо (пятна) после тренировки: Что делать?
- Красное лицо (пятна) после тренировки: Что делать?
- ФИЗИЧЕСКИЕ КРАПИВНИЦЫ У ДЕТЕЙ: принципы диагностики и лечения
- Лечение крапивницы сводится к устранению причинного фактора, если его удается установить, и к эмпирическому подбору антигистаминных препаратов
- Литература
- Почему на тренировках краснеет лицо. Объясняет врач
- Почему лицо краснеет
- Почему у некоторых людей лица краснеют больше
- Можно ли предотвратить красноту лица
- В каких случаях краснота лица – повод для беспокойства
Красное лицо (пятна) после тренировки: Что делать?
Красное лицо (пятна) после тренировки: Что делать?
Многие люди наблюдают покраснение лица после физических нагрузок. В этой статье вы узнаете о причинах этого состояния, а также рекомендации по решению этой проблемы.
У некоторых людей лицо краснеет даже после небольшой физической нагрузки или после выхода на улицу в теплую погоду. Это реакция организма на тепло, вырабатываемое телом, характерная для выхода на солнце или тренировку. Это нормальное явление, которое часто встречается у людей со светлой кожей. Подробнее об этом в нашей статье.
Причины покраснения лица
Красное лицо имеет множество причин. Когда вы начинаете тренировку, организм вырабатывает много тепла. Из общего тепла, вырабатываемого телом, только четверть расходуется на самом деле во время тренировки. Остальное тепло остается в организме. Таким образом, организм вынужден обеспечить отведение тепла, для чего используется механизм потоотделения. Для активации потовых желез в организме, увеличивается кровообращение во всех частях тела, включая лицо. В процессе, сердце перекачивает кровь с кислородом, которая нагревается телом, к лицу. Именно кровь повышенной температуры отвечает за изменение цвета кожи на красный. Свежая кровь приносит с собой целый ряд питательных веществ к коже лица, вместе с тем токсины и отходы организма выводятся из организма по средствам потовых желез. Однако, если покраснение лица после тренировки сопровождается другими симптомами, как усталость, тошнота и головокружение, причиной тому может быть перегрев.
Розацеа является ещё одной причиной покраснения лица после тренировки. Женщины более склонны к розацеа, в отличие от мужчин. Как правило, для этого состояния характерны женщины в возрастной группе 30-60 лет. Общие симптомы, связанные с этой проблемой, включают стойкое покраснение кожи, наряду с прыщами и красными пятнами на лице. И пока есть целый ряд домашних средств борьбы с заболеванием, лучше положиться на опытное мнение дерматолога.
Лечение
Если вы хотите избежать покраснения лица во время тренировки, важно поддерживать гидратацию организма. Тем не менее, это не значит, что вы должны пить литр воды на одном дыхании. Достаточно небольшого глотка единовременно. Если вы занимаетесь не в тренажерном зале, а, скажем, бегаете, вы можете вылить немного воды на голову, что поможет в охлаждении. В то же время, носите одежду, которая хорошо дышит, например, хлопок рекомендуется для тренировок. Насколько это возможно, избегайте протирания пота. Пока пот остается на лице, испарение способствует его охлаждению. Это, в свою очередь, помогает уменьшить покраснение лица, в результате тренировки. В то же время, после того, как вы закончили тренировку, убедитесь, что пьете воду. Это поможет в дальнейшем охлаждении тела.
В жаркие дни лучше тренироваться рано утром или поздним вечером, когда температура немного падает. В то же время лучше сократить количество упражнений или их интенсивность. Это поможет сохранить температуру тела под контролем и избежать красного лица после тренировки. Лучше, однако, тренироваться в тренажерном зале, где вы сможете избежать резкого подъема температуры тела.
Теперь, когда вы знаете причину покраснения лица, вам не нужно волноваться. Достаточно принять простые меры, упомянутые в этой статье, чтобы предотвратить покраснение кожи.
Источник
ФИЗИЧЕСКИЕ КРАПИВНИЦЫ У ДЕТЕЙ: принципы диагностики и лечения
Лечение крапивницы сводится к устранению причинного фактора, если его удается установить, и к эмпирическому подбору антигистаминных препаратов Элементы сыпи, характерные для крапивницы Среди аллергических заболеваний у детей, при которы
Лечение крапивницы сводится к устранению причинного фактора, если его удается установить, и к эмпирическому подбору антигистаминных препаратов
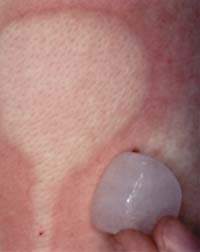 |
| Элементы сыпи, характерные для крапивницы |
Среди аллергических заболеваний у детей, при которых «органом-мишенью» патологического процесса становятся кожные покровы, важное место занимают крапивницы. Это связано с высокой частотой их встречаемости [1], сложностью дифференциальной диагностики различных форм и, как следствие, большими трудностями, возникающими при подборе терапии, которая зачастую оказывается малоэффективной. При острых формах крапивницы благодаря использованию инъекций антигистаминных препаратов и, в особо острых ситуациях, кортикостероидов можно добиться выраженного терапевтического эффекта. При хронических и рецидивирующих формах крапивниц кортикостероидные препараты применяются только в периоды обострений, а курсовое лечение приводит к целому ряду побочных эффектов и осложнений. Все вышеизложенное делает назначение этих средств нецелесообразным. Таким образом, лечение крапивниц сводится к устранению причинного фактора, если его удается установить, и к эмпирическому подбору антигистаминных препаратов.
Наибольшую сложность для диагностики и терапии представляют крапивницы, индуцированные физическими факторами, составляющие 15-20% всех хронических или рецидивирующих их форм. Для постановки диагноза физической крапивницы и определения ее формы необходимо выделить вызывающий заболевание причинный фактор (табл. 1).
Если возникают какие-либо подозрения, необходимо проведение провокационных тестов, которые позволяют подтвердить или отвергнуть причинность определенного вида воздействия в возникновении данного заболевания (табл. 2).
При постановке диагноза физической крапивницы и с целью определения характера терапевтического воздействия в некоторых случаях требуется установление типа течения (немедленное, отсроченное), распространенности поражения кожи (локальное, системное), семейного анамнеза и типа наследования (приобретенное, семейное, аутосомно-доминантное), продолжительности проявлений, сочетания нескольких форм крапивницы.
Немаловажное значение для установления формы физической крапивницы имеет особенность ее клинической манифестации. Так, локальная форма тепловой крапивницы развивается через 2-5 мин после теплового воздействия и продолжается в течение часа. В то же время генерализованная тепловая крапивница относится к холинергической форме и возникает на фоне повышения температуры тела через 10-20 мин после физической нагрузки. Холинергическая крапивница имеет четкую клиническую картину: точечные уртикарные высыпания размером в 2-3 мм, окруженные широкой зоной гиперемии (2-4 см) с тенденцией к слиянию элементов и преимущественной локализацией в области лица, шеи и туловища; выраженный зуд, исчезновение уртикарий в течение 20-50 мин после прекращения физической нагрузки. Поражение больших площадей поверхности тела при холодовой крапивнице, например при купании в холодной воде, может привести к развитию анафилактоидной реакции, опасной для жизни. Холодная пища может спровоцировать у таких больных развитие орофарингеального отека и появление симптомов гастроинтестинального поражения (рвота, диарея, болевые симптомы). Возможны семейные варианты холодовой крапивницы с аутосомно-доминантным типом наследования, протекающие в двух формах: немедленной, при которой образуются жгучие папулы, зачастую сопровождающиеся ознобом, лихорадкой, истинным артритом или артралгиями, головными болями; отсроченной — проявляющейся через 9-18 ч только в областях, подвергшихся воздействию холода. Отсроченная холодовая крапивница исчезает самостоятельно в течение 2-3 дней. К клиническим особенностям крапивницы, связанной с повышенной чувствительностью кожи к воздействию прямого солнечного света, можно отнести появление эритемы, сопровождающейся выраженным зудом в течение 2-3 мин исключительно на поверхностях, подвергшихся солнечному облучению, причем зуд возникает раньше, чем развивается гиперемия и отек. Эти явления исчезают через 3-4 ч, а их тяжесть зависит от продолжительности инсоляции. Наиболее распространенная форма физической крапивницы — дермографическая. Она часто сочетается с другими формами крапивниц. У детей в основном наблюдаются немедленные первичные формы этого заболевания, которые не исчезают в течение месяцев и даже нескольких лет. Особенностью аквагенной крапивницы является то, что она возникает при воздействии воды вне зависимости от ее температуры и минерального состава. При этом ощущение зуда и жжения может возникать без каких-либо визуальных изменений поверхности кожи.
При постановке диагноза физической крапивницы следует учитывать тот факт, что некоторые ее формы могут быть вторичными. Например, транзиторные формы холодовой крапивницы, а также крапивницы, возникающей при ряде инфекционных заболеваний (инфекционный мононуклеоз, микоплазменная инфекция, краснуха, сифилис), укусах насекомых, сывороточной болезни, лекарственной аллергии, заболеваниях, при которых в крови образуется криофибриноген (сахарный диабет, онкологические болезни, различные нарушения свертываемости крови). Вторичной по отношению к мастоцитозу, лекарственной аллергии, укусам насекомых, сывороточной болезни может быть и дермографическая крапивница. Нельзя забывать также о глистных инвазиях, при которых могут иметь место как дермографическая, так и другие виды физических крапивниц.
Исключение причинного фактора, к сожалению, не всегда возможно. При первичных формах крапивниц можно предотвратить контакт с прямым солнечным облучением, тепловым, холодовым и вибрационным типами воздействий. В то же время при холинергической форме крапивницы у детей невозможно значительно ограничить физические нагрузки, провоцирующие рецидивы заболевания. При вторичных формах крапивниц, когда причинным фактором является инфекционное, паразитарное или другие заболевания, их терапия как раз представляет собой исключение причинного фактора. Индукция к причинному фактору возможна при отдельных формах физических крапивниц. Например: индукция толерантности дозированными физическими нагрузками, вызывающими потоотделение при холинергической крапивнице; постепенное понижение температуры воды, которую использует больной для умывания и душа с определенной периодичностью (12 ч) при холодовой крапивнице. Однако такие мероприятия обычно сложно организовать, и они не всегда достаточно эффективны. Когда при физической крапивнице существует риск развития анафилактических реакций, родителей больных детей или самих пациентов в подростковом возрасте необходимо обучать делать аутоинъекции адреналина, способного купировать подобные состояния в дебюте.
Следует отметить, что в подавляющем большинстве случаев все перечисленные мероприятия должным образом не выполняются или не достигают ожидаемого эффекта. В связи с этим наиболее распространенным методом терапии крапивниц остается назначение антигистаминных препаратов, способных при большинстве форм физических крапивниц уменьшить, ликвидировать или предотвратить возникновение клинических проявлений [2]. Несмотря на преимущественно симптоматический характер их действия, альтернативы антигистаминным препаратам при лечении физических крапивниц не существует. При подавляющем большинстве форм физических крапивниц антигистаминные препараты оказывают терапевтический эффект, уменьшая выраженность проявлений, а зачастую и полностью ликвидируя их. При хронических рецидивирующих формах заболевания, которыми являются физические крапивницы, для достижения терапевтического эффекта требуется достаточно длительное курсовое назначение антигистаминных препаратов. Антигистаминные препараты первого поколения, долгое время использовавшиеся для терапии крапивниц, сегодня признаны малоэффективным средством. Необходимость многократного введения, негативное влияние на центральную нервную систему (седативное, холинолитическое), риск развития тахифилаксии — все это значительно ограничивает возможности длительного курсового применения этих средств у детей. С появлением антигистаминных препаратов второго поколения возможности симптоматической терапии физических крапивниц значительно расширились [3]. Антигистаминные препараты второго поколения представляют собой уже достаточно обширную группу фармакологических средств, в которую входят терфенадин, цитеризин (зиртек), лоратадин (кларитин), эбастин (кестин).
Особое место в терапии физических крапивниц занимает эбастин (кестин). Этот препарат обладает высокоселективным антигистаминным эффектом, не обнаруживает активности в отношении подавления гистаминовых H2- и H3-рецепторов, не имеет ацетилхолин- или серотонин-опосредованных феноменов, а также не оказывает влияния на ЦНС [4]. При испытании кестина в течение трех месяцев у больных хронической крапивницей в условиях двойного слепого плацебо-контролируемого исследования (211 больных из 49 клинических центров) была продемонстрирована высокая эффективность препарата и его хорошая переносимость [5]. В детской практике особое значение имеет высокий уровень его безопасности. Так, в случае превышения рекомендуемой терапевтической дозы в 5-10 раз при клиническом испытании у взрослых и детей не отмечалось существенного увеличения интервала QT, седативного эффекта [6]. Несмотря на это, кестин в нашей стране разрешен к применению у детей с 12-летнего возраста, что связано с недостатком клинических данных, касающихся использования его у детей в возрасте до 12 лет. Однако учитывая тот факт, что физические крапивницы наблюдаются в основном у детей старше 10 лет, кестин можно рассматривать как одно из наиболее приемлемых антигистаминных средств, назначаемых для лечения этой группы заболеваний. Очень важна возможность использования кестина как в периоде обострения, так и с целью предупреждения рецидивов крапивницы в течение длительного времени. Одним из преимуществ препарата является то, что при недостаточной эффективности кестина в рекомендуемой дозе (10 мг) ее можно увеличить до 20 мг в сутки без какого-либо риска развития побочных эффектов.
Литература
1. Volonakis M., Katsarou-Katsari A., Stratigos J. Aetiologic factors in childhood urticaria // Ann. Allergy, 1992. V. 69. P. 61-65.
2. Harris A., Zuberbier T., Grabbe J., Monroe G. Urticaria / Berlin: Springer, 1998. Allergol. Immunopathol. (Madr). 1995, May-Jun.; 23(3). P.137-144.
3. Slater J. W., Zechnich A. D., Haxby D. G. Second-generation antihistamines: a comparative review // Drugs. 1999. Jan.; 57(1). P. 31-47.
4. Roberts D. J., Gispert J. The non-cardiac systemic side-effects of antihistamines: ebastine // Clin. Exp. Allergy. 1999. Jul.; 29. Suppl 3. P. 151-155.
5. Kalis B. Double-blind multi centre comparative study of ebastine, terfenadine and placebo in treatment of chronic idiopatic urticaria in adults // Drugs. 1996. V. 52. Suppl. 1. P. 30-34.
6. Moss A. J.; Morganroth J. Cardiac effects of ebastine and other antihistamines in humans // Drug Saf., 1999. V. 21, Suppl. 1. P. 69-80.
Источник
Почему на тренировках краснеет лицо. Объясняет врач
Почему лица краснеют, как избежать красноты лица во время занятий спортом, в каких случаях краснота будет поводом для беспокойства и обращения к врачу.
По просьбе «Советского спорта Life&Style» обо всем этом рассказал Александр Мудрецов, эксперт в области спортивной и лечебной медицины, врач-хирург общей практики.
Почему лицо краснеет
«Краснота – результат самосохранения организма. При физической нагрузке выделяется много тепла. Организм старается не допустить перегрева и всеми силами старается вывести это лишнее тепло – в том числе через кожу. Сосуды на ее поверхности расширяются, и из-за этого кожа приобретает красный цвет – в особенности на лице, где сконцентрировано большое количество капилляров. Поэтому краснота лица при интенсивных физических нагрузках – это абсолютно нормально».
Почему у некоторых людей лица краснеют больше
«Все зависит от количества сосудов на поверхности кожи. У одних людей сеть капилляров более обширна в силу физиологии – у них лица будут краснеть больше. У других людей краснота при занятиях спортом выражена меньше: значит, у них и меньше сосудов.
Капилляры – самые тонкие сосуды в человеческом теле. Их система может изменяться в течение жизни. Она растет, если человек набирает лишний вес и становится меньше, если он худеет. С большой долей вероятности, у полных людей лица от спорта лица будут более красными, чем у худых.
Кроме того, краснота лица – нередко вопрос тренированности организма. Если человек занимается спортом, силовыми нагрузками, бегом, регулярно, его организм эффективнее отрабатывает схему вывода тепла».
Можно ли предотвратить красноту лица
«Снизить красноту лица при занятиях спортом помогут обтирания полотенцем, смоченным в воде или умывание холодной водой – это быстрее вернет сосуды к нормальному состоянию.
Однако, полностью предотвратить гиперемию не получится. От тренировок лицо все равно будет краснеть, и с этим остается только смириться. Лицо будет оставаться красным в среднем 30-40 минут после тренировки, а иногда дольше. Потом организм «успокоится», и цвет лица вернется к норме».
В каких случаях краснота лица – повод для беспокойства
«Если лицо приобретает пунцовый, ярко алый оттенок. Это означает, что интенсивность тренировки следует снизить. Если вы работаете с отягощениями – увеличьте время отдыха между подходами или уменьшите рабочие веса. Если вы занимаетесь бегом, уменьшите скорость пробежки, а лучше и вовсе перейдите на ходьбу. Глубоко дышите. Проследите за тем, чтобы частота сердечных сокращений снизилась. Будет полезным обратиться к врачу, для выявления противопоказаний к занятиям фитнесом и составления индивидуальной программы.
Также повод для беспокойства – сохранение красноты лица в состоянии покоя, в дни, свободные от тренировок. В таких случаях красное лицо может говорить о заболеваниях внутренних органов, кровеносных сосудов, воспалительных процессах в организме и даже — об аллергических реакциях на что-то. В этом случае обследование у врача обязательно!».
Источник

