- Избавляемся от панических атак перед сном
- Симптомы ПА
- Беспричинная паника ночью: что делать?
- О терапии тяжелой депрессии — доктор медицинских наук, руководитель клиники В.Л. Минутко
- Как пережить горе и утрату и не сломаться? Подходы к лечению расстройств адаптации и психосоматических нарушений.
- Структура статьи
- На что, как правило, жалуются эти пациенты неврологу?
- Как помочь больному? Что делать?
Избавляемся от панических атак перед сном
Приступы беспричинной тревожности в основном возникают во время бодрствования, но могут проявляться перед сном или во время сна. Столкнувшись с неприятным и пугающим ощущением один раз, человек со страхом ожидает повторения. На фоне этого у него развивается бессонница, постоянная усталость, фобии и расстройства.
Симптомы ПА
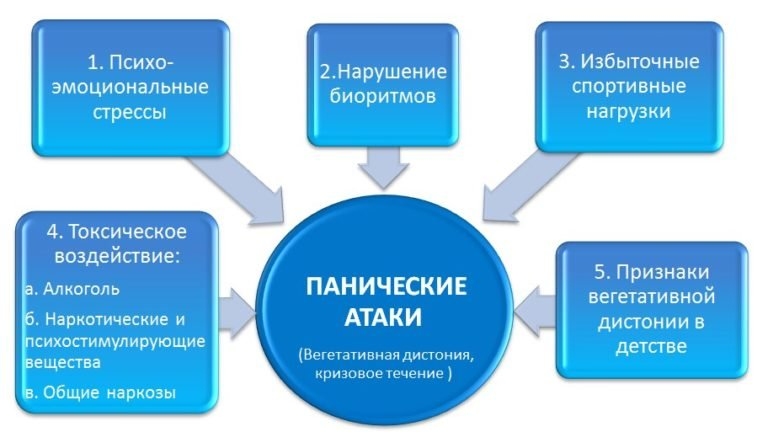
Причины панических атак точно не известны. Медики отмечают, что в 15% случаев в основе нарушения лежит наследственность. Приступ могут спровоцировать психогенные, биологические, физиогенные факторы — от неприятностей на работе до злоупотребления алкоголем или кофе. Иными словами, это расстройство — реакция организма, психики на стресс или превышение наших возможностей.
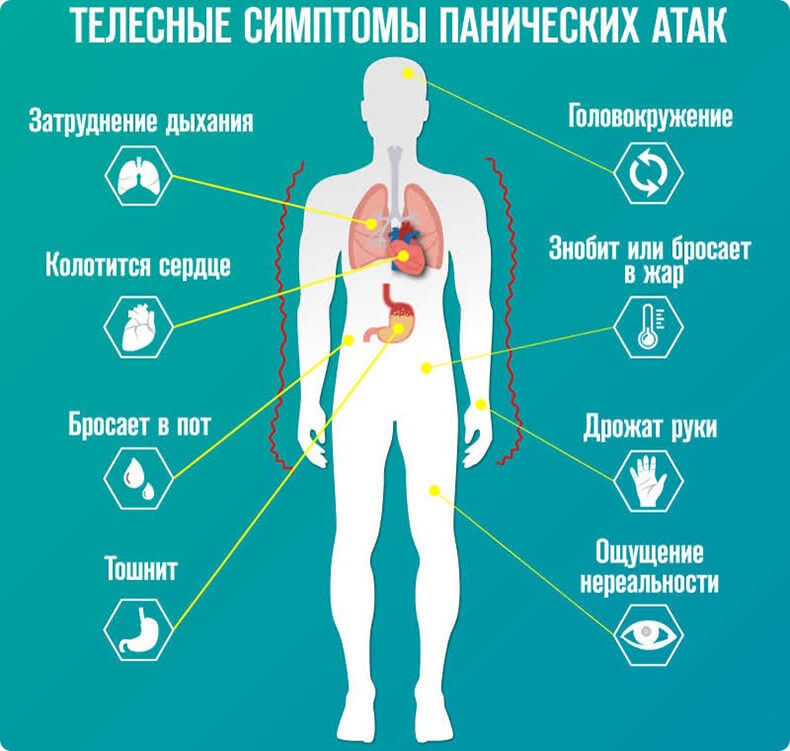
О панической атаке можно говорить, если вы испытываете перед засыпанием четыре или более симптомов из перечисленных:
- учащенное сердцебиение;
- потливость;
- озноб, внутренняя дрожь, жар-холод;
- ощущение нехватки воздуха;
- дискомфорт в левой стороне груди;
- головокружение, предобморочное состояние;
- страх смерти или страх сойти с ума;
- онемение конечностей, судороги.
Ночные приступы происходят внезапно, часто с 12 часов ночи до 4 часов утра, достигают пика в течение 10 минут. Длительность паники — 15-30 минут, после чего человек испытывает слабость, разбитость или, наоборот, облегчение. Чем тяжелее он перенес первый приступ, тем сложнее ему бороться с этим дальше.
Беспричинная паника ночью: что делать?
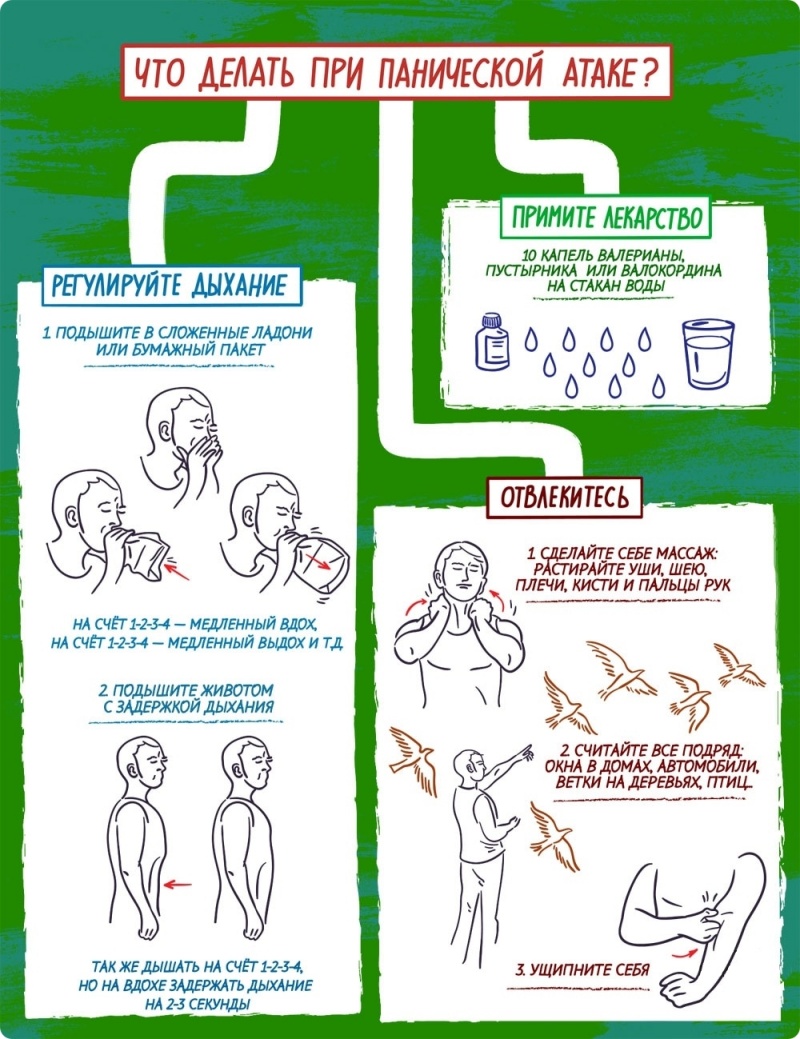
- Почувствовав приближение панической атаки при засыпании, не вскакивайте с кровати, не бегите — мышечное напряжение усиливает вегетативные реакции и возбуждение.
- Успокойтесь, сделайте два коротких вдоха и один длинный выдох. 3-4 повторения восстанавливают сердечный ритм, снижают кровяное давление.
- Напрягите предплечья на обеих руках. Сжатыми в кулак кистями покрутите по часовой стрелке. Сделайте 3-4 подхода с максимальным напряжением предплечий. В завершении — расслабляющий выдох.
- Массаж пальцев, ушей, кистей поможет расслабиться.
- Переключите мысли, например, рассматривайте окружающие предметы, считайте их количество. Не забывайте при этом дышать. Если есть возможность, поговорите с кем-то из близких, погладьте животное, послушайте негромкую музыку, чтобы отвлечься.
Важно понимать, что паническая атака — не соматическое заболевание. Диагностикой и лечением психических нарушений занимается психотерапевт.
Врач психотерапевт высшей категории И. Г. Гернет поможет разобраться в причинах тревожности, проведет сеанс терапии, научит вас контролировать мысли, правильно дышать перед засыпанием. Прием ведется анонимно. Доктор выезжает на дом к пациенту. Вы навсегда избавитесь от ПА днем и во время сна.
Источник
О терапии тяжелой депрессии — доктор медицинских наук, руководитель клиники В.Л. Минутко
«Тяжелая депрессия» чаще всего встречается при периодическом депрессивном расстройстве (рекуррентном депрессивном расстройстве) или биполярном аффективном расстройстве (маниакально-депрессивном психозе), в США ее нередко называют «большое депрессивное расстройство». Невротические депрессии также могут проявляться «тяжелой депрессией», но обычно в рамках смешанного тревожно- и депрессивного расстройства. «Тяжелая депрессия» встречается при органическом поражении мозга, например, опухоли эпифиза, вырабатывающего гормон мелатонин или при гормональном заболевании, например, щитовидной железы.
Стержневым признаком «тяжелой депрессии» считается ангедония — состояние при котором человек не получает удовольствие от того, что он получал раньше. «Тяжелая депрессия» также проявляется раздражительностью, тревогой, тоской и апатией, причем, чем старше человек, тем больше тоски и апатии, чем моложе — раздражительности и тревоги.
Для «тяжелой депрессии» типичны: самообвинения, снижение самооценки, нерешительность, чувство безысходности и бесперспективности, потеря интереса к жизни и мысли о самоубийстве. Опасность последнего возрастает при повышении уровня тревоги и возбуждения, появления на этом фоне панических атак. «Тяжелую депрессию» сопровождают нарушения памяти, внимания и мышления, последнее становится заторможенным, человеку трудно собраться с мыслями и сконцентрировать внимание.
Кроме того, при тяжелой депрессии нарушается сон (в 80% случаев — это ранние пробуждения, в 20% — сонливость и заторможенность в течение дня; обычно снижается аппетит, падает вес, появляются сильные запоры.
«Тяжелая депрессия» встречается не так уж и часто, обычно депрессивные эпизоды носят умеренно–выраженный характер, но, к сожалению, приобретают затяжное течение, особенно, при неправильном лечении и в пожилом возрасте.
Несмотря на распространенность депрессии, о ней мало знают и ее опасность недооценивают. Депрессия — это «заболевание-невидимка», о нем мало говорят, и крайне редко обращаются к врачу. Даже в США, где психиатрия давно перестала быть чем-то стыдным и стала такой же обыденностью, как визит к стоматологу, до 37% пациентов с тяжелой депрессией не получают необходимого лечения (Shim, 2011). У нас, очевидно, ситуация гораздо хуже.
Чем опасна депрессия?
Депрессия связана с повышением риска сердечно-сосудистых заболеваний и нарушениями со стороны иммунной системы (выше риск воспалительных, инфекционных и онкологических заболеваний). Вообще, по последним данным, депрессия всегда сопровождается достаточно сильным воспалением.
Как отмечалось раньше, «тяжелая депрессия» часто сопровождается мыслями о самоубийстве. На самом деле причин самоубийства достаточно много, но не все они, конечно, связаны с «тяжелой депрессией», иногда они бывают на фоне алкогольного опьянения, в пожилом возрасте, при потери партнера, с которым человек прожил всю свою жизни и т.д.
В США в среднем 44 тысячи человек в год совершает суицид. Процент самоубийц в России примерно тот же, что в США. В северных странах самоубийств больше, чем в Южных, в молодом или пожилом возрасте, особенно, мужчины, чаще кончают жизнь самоубийством.
Большую часть суицидов можно было бы предотвратить, если бы пациент с депрессией или его родственники вовремя обращались за помощью. Почему же этого не происходит? Больной тяжелой депрессией редко сам ищет помощи. Будущее для него представляется в негативном свете, он не верит, что кто-то сможет помочь. Даже когда его посещают суицидальные мысли, это кажется естественным продолжением депрессии. Пациент редко говорит о суицидальных намерениях, в момент, когда они впервые появились. Иногда родственники могут узнать о мыслях о самоубийстве заболевшего только по косвенным признакам — внезапной раздаче личных вещей, разговоре о смерти или по поиску средств для суицида. Отмечу, что мысли о самоубийстве — показания к недобровольной госпитализации в психиатрическую клинику.
Родственники зачастую не замечают даже очень тяжелую депрессию у близких, особенно если заболевший проводит много времени на работе или на учебе, или живет отдельно. Многие скрывают депрессию, как признак неблагополучия, и предпочитают не говорить о своих проблемах.
Как понять, что близкий человек задумывается о суициде?
Такие высказывания как «я не хочу жить», «вам проще будет без меня», «никому нет дела, живу я или умру», необходимо всегда воспринимать всерьез. Родители часто полагают, что подростки манипулируют темой своей смерти. Это случается не так часто, как предполагают, но даже при манипуляциях велик риск «заиграться».
Бытует мнение, что тот, кто много говорит о суициде, никогда в реальности его не совершает. Это миф. Постоянное проговаривание темы суицида и особенно средств суицида, приближает больного к действию. Родственники, видя симптомы депрессии, длительное подавленное состояние больного, опасаются напрямую спросить, думает ли он о самоубийстве. Многие считают, что такой вопрос может подтолкнуть к суициду. Это еще один миф. Важно понимать, что происходит с заболевшим депрессией, и насколько тяжело его состояние. Открытый разговор — лучший вариант прояснить ситуацию, поэтому психиатры нередко напрямую спрашивают больного о наличии суицидальных мыслей, полагая, что это отодвигает возможность суицида.
Стационар при лечении тяжелой депрессии
Если у вашего близкого появились мысли о суициде, я рекомендую неотложную госпитализацию в стационар несмотря на отказ больного. Такая позиция может показаться излишней предосторожностью, но я видел достаточно случаев, когда решение о попытке суицида принималось практически мгновенно и было абсолютно непредсказуемо (состояние пациента «мерцает»). Тяжелая депрессия — это заболевание, которое серьезно влияет на мышление.
Как я уже писал раньше, если вы считаете, что заболевший близкий человек достаточно разумен и контролирует себя, вы ошибаетесь. При исследованиях реакции мозга на определенные стимулы (когнитивные вызванные потенциалы) видно, что на обработку информации человек с тяжелой депрессией тратит в среднем в 1,5-2 раза больше времени, чем здоровый. Депрессия серьезно влияет на мозг, разрушая его и это влияние нельзя недооценивать.
С другой стороны, назначаемые при депрессии препараты, антидепрессанты, не начинают действовать сразу, а в некоторых случаях могут усилить мысли о самоубийстве, особенно, при назначении препаратов избирательно влияющих на серотонин, например, такого препарата, как Сертралин. Иногда при тяжелой депрессии у больного нет энергии и сил совершить попытку суицида, но при начале лечения и небольшом улучшении состояния, пациент совершает попытку самоубийства. В моей книге «Депрессия» я пишу о подобных случаях.
В целом, амбулаторное лечение тяжелой депрессии представляется мне рискованным и неоправданным. Если у Вас нет финансовой возможности лечить близкого в частной клинике, лучше обратиться в государственную больницу, но не рисковать, пытаясь лечиться в домашних условиях. При упорных суицидальных мыслях назначают антипсихотики, чаще Клозапин и даже электросудорожную терапию, что, например, имело место у писателя Хемингуэя.
Препараты и ТМС в лечении депрессии
При любой депрессии традиционно назначают антидепрессанты, однако, как минимум 30% пациентов с депрессией не отвечают на антидепрессанты и их надо лечить другими методами и другими препаратами, например, познавательно — поведенческой психотерапией, слабыми токами, стимулирующими определенные структуры или транскраниальной магнитной стимуляцией, стабилизаторами настроения, блокаторами NMDA рецепторов, или антипсихотиками.
Мы подбираем препарат, исходя из тяжести состояния, риска развертывания биполярного расстройства (препараты, влияющие только на рецепторы серотонина вызывают так называемую «инверсию фазы», способствуя появлению маниакальных состояний), а также данных фармакологической генетического анализа. В нашей клинике проводится контроль содержания препарата в крови для избегания передозировки и развития побочных эффектов и применения низких дозировок, которые не дают нужный терапевтический эффект.
Помимо препаратов, мы используем метод транскраниальной магнитной стимуляции (ТМС), который одобрен для лечения депрессии английским NICE и американской ассоциацией психиатров, а также другие методы физиотерапии (назальный электрофорез, нейробиомодуляцию, инструментальную психотерапию и др.)
Психотерапия в лечении депрессии
Психотерапия — важная часть терапии депрессии. Во всем мире используют когнитивно-поведенческий подход, который доказал свою эффективность в массе исследований. К сожалению, в России не так много когнитивно-поведенческих терапевтов. Психотерапия при «тяжелой депрессии», если ее проводит психолог, должна идти под контролем лечащего врача — психиатра. Длительность психотерапии варьирует, обычно необходимо около от 15 до 30 сеансов для достижения стойкого результата. Большее количество сеансов представляется мне бессмысленным и даже вредным, т.к. у пациента начинает формироваться зависимость от терапии и от психотерапевта.
Рецидивы депрессии
При неправильном или неполном лечении депрессии, заболевание в большинстве случаев снова возвращается, в 50% случаев — в течение 6 месяцев, в 85% случаев — в течение 10 лет после первого эпизода депрессии (Forte et al., 2015). Эти цифры говорят о том, что крайне важно правильно и полностью пролечить депрессивный эпизод.
Источник
Как пережить горе и утрату и не сломаться? Подходы к лечению расстройств адаптации и психосоматических нарушений.
Структура статьи
«Господи! Дай мне терпение выдержать то, что я должен выдержать, силу изменить то, что я должен изменить и разум, чтобы отделить одно от другого»(Молитва царя Давида).
Нередко к неврологу на прием приходят люди, пережившие в недавнем прошлом тяжелый стресс — смерть близкого человека, переезд из другого города или страны со сменой всего окружения, развод, предательство друга, гибель любимого домашнего животного, потерю работы, тяжелую болезнь или операцию, оставившие серьезные последствия, и др.
У разных людей — и стрессы разные: у одного дом сгорел — он погоревал недолго и отстроил новый, другой не может прийти в себя несколько лет после гораздо менее серьезной потери. Адаптация у всех происходит по-разному. Но ее нарушения нередко сочетаются с психосоматическими расстройствами.
Пациенты, страдающие от не пережитой до конца реакции горя, по разным причинам не хотят идти к психологу или психотерапевту — не верят в лечение словом, боятся раскрыть душу перед незнакомым человеком или считают, что их плохое самочувствие никак не связано со стрессом и стремятся найти другую причину. Они могут месяцами ходить от одного врача к другому (с подобными пациентами часто сталкиваются гастроэнтерологи , кардиологи , аллергологи , а иногда и хирурги), так и не находя облегчения своему состоянию, потому что причина их страданий лежит в сфере не физической, а психологической, душевной.
На что, как правило, жалуются эти пациенты неврологу?
Самая частая жалоба — бессонница. Им трудно заснуть, сон может быть прерывистым, пациент просыпается в 4-5 часов утра и дальше не может заснуть, хотя на работу нужно вставать в 7.
Головная боль — тоже нередкий симптом. У пациентов могут быть тупые, ноющие и давящие, монотонные головные боли умеренной интенсивности (хотя могут быть и более сильные боли), иногда они ощущают тяжесть в голове, несвежесть, трудности сосредоточения внимания, ухудшается память и работоспособность.
Некоторые пациенты замечают, что стали более раздражительны, тревожны, или, напротив, более вялы и апатичны.
Порой пациент жалуется на головокружение, которое ощущается внутри головы, подобные головокружения могут возникать приступообразно в метро, лифтах, самолетах, крупных супермаркетах или просто при выходе на улицу из дома.
Очень часто у больных могут наблюдаться постоянные боли в поясничном, грудном или шейном отделе позвоночника. И, несмотря на небольшие и неопасные изменения, выявленные при рентгенографии или томографии позвоночника, применение разных лекарственных и нелекарственных методов лечения (таблетки и инъекции, физиотерапия, массаж, иглорефлексотерапия и др.), боль никак не проходит.
Только при тщательном и доверительном расспросе удается выяснить, что пациент подавлен случившейся психологической травмой, у него часто (или постоянно) плохое настроение, он разучился радоваться жизни, как раньше, не видит перспектив в сложившейся ситуации.
Опытный врач понимает, что стресс способствует снижению адаптационного резерва организма, и у пациента могут обостряться также другие хронические заболевания — например, язвенная болезнь , хронический панкреатит, псориаз или ревматоидный артрит. Стресс провоцирует возникновение сахарного диабета 2 типа, эссенциальной артериальной гипертензии, аутоиммунного тиреоидита и др. заболеваний.
Но у нашего больного все обследования крови, мочи, УЗИ, гастроскопия и другие обследования в норме или изменены незначительно и не могут объяснить плохое самочувствие пациента.
Как помочь больному? Что делать?
- Следует знать, что реакция горя, независимо от вызвавшей ее причины, проходит несколько стадий:
- 1-я стадия — отрицание. «Нет, этого не может быть!» — думает пациент. Чувство нереальности, невозможности происходящего — частые ощущения в этот период.
- 2-я стадия — гнев. «За что это на меня свалилось?», «Это не должно было случиться со мной!» — возмущается страдающий человек.
- 3-я стадия — непосредственное ощущение горя, скорби, печали. Человек должен оплакать свою потерю, тогда ему станет легче.
- 4-я стадия — приспособление к новым условиям жизни, заполнение пустоты, установление новых смыслов и целей в жизни, новых взаимоотношений.
- В норме реакция горя при сильных стрессах проходит все стадии за год. В случае крайне сильных стрессовых ситуаций (смерть супруга или ребенка) реакция горя разрешается за 2-3 года. Если человек не может полноценно жить спустя этот период, у него часто происходят «флэш-бэки» — воспоминание об ушедшем, о стрессовой ситуации (речь не идет о том, чтобы забыть об ушедшем близком человеке! — только о том, чтобы продолжать нормально жить и работать, не погружаясь постоянно в воспоминания о горестном событии), по-видимому, имеет место патологическая реакция горя.
- Задачей врача, к которому пришел пациент с не разрешившейся реакцией горя, является помочь ему пережить и пройти через те стадии, которые он не смог пройти самостоятельно и помочь ему адаптироваться к жизни в новой жизненной ситуации.
- Если у пациента имеется неразрешившаяся реакция горя, сопровождающаяся психическими и соматическими симптомами депрессии, может быть необходимо назначение антидепрессивной терапии.
В лечении пациентов, имеющих нарушения адаптации и психосоматические расстройства вследствие неразрешенной реакции горевания, необходимо оказание не только фармакологической, но и психологической помощи.
В многопрофильной клинике ЦЭЛТ работают высококвалифицированные опытные специалисты. Вы можете обратиться за помощью к врачу-неврологу, психоневрологу, психологу. Своевременное обращение к специалисту — это залог вашего будущего здоровья. Мы всегда рады помочь!
Источник