- Лечебная гимнастика для лучевого нерва
- Упражнения при туннельном синдроме запястья
- Гимнастика при туннельном синдроме запястья: комплекс
- Лучезапястный туннельный синдром: лечение
- Гимнастика при синдроме запястного канала
- Неврит лучевого нерва
- Почему возникает неврит лучевого нерва?
- Лечение неврита лучевого нерва руки
- Как выявить симптомы неврита лучевого нерва?
- Как устанавливают диагноз?
Лечебная гимнастика для лучевого нерва
Поражение лучевого нерва сопровождается почти полной утратой функции верхней конечности. Затруднена не только тонкая работа (писание, вязание и т.д.), но и более грубая. Лучевой нерв поражается чаще других нервов верхней конечности [12].
Одним из основных средств медицинской реабилитации больных с поражением периферических нервов является ЛФК [3, 12, 36 и др.].
При лечении невритов лучевого нерва используют трудотерапию [25, 26]. Они указывают на особую ценность трудотерапии в реабилитации больных с патологией верхних конечностей.
ЛГ и трудотерапия взаимно дополняют друг друга, так как упражнения ЛГ не могут полностью воспроизвести сложные движения, необходимые для выполнения бытовых и трудовых нужд [11].
Кроме того, несмотря на раскрытие теоретических аспектов физической реабилитации больных с поражением лучевого нерва, в литературе не встречается ни примерных схем проведения занятий, ни комплексов физических упражнений. Отметим, что, как правило, при рекомендации ЛГ при неврите лучевого нерва ссылаются на комплексы физических упражнений, используемые при травмах кисти и пальцев. Но предлагаемые комплексы не отвечают требованиям, предъявляемым к реабилитационным программам для восстановления функции лучевого нерва, т.е. это принципиально неверно.
Итак, если описываются методики применения ЛГ и трудотерапии в отдельности, и если эти методы ЛФК дополняют друг друга, возможно, имеет смысл объединить их в одном занятии.
В аспекте изложенного представилось необходимым, на основе методических рекомендаций по использованию средств и методов ЛФК при неврите лучевого нерва, разработать комплекс ЛФК для восстановления функции данного нерва, включающий как физические упражнения, так и элементы трудотерапии.
Формирование периферического нерва происходит следующим образом. Задние и передние корешки, сближаясь, образуют до межпозвоночного ганглия так называемый корешковый нерв, после ганглия, который расположен в межпозвонковом отверстии, следует спинальный нерв. Выходя из межпозвоночного отверстия спинальные нервы делятся на задние ветви, иннервирующие мышцы и кожу задней поверхности спины и шеи, и передние более мощные иннервирующие мышцы и кожу вентральных отделов туловища и конечностей. Передние ветви грудных сегментов образуют межреберные мышцы; ветви шейных поясничных и крестцовых сегментов вступают в определенные соединения, образуя пучки сплетений: шейного, плечевого, поясничного, крестцового. От пучков сплетений отходят периферические нервные стволы или периферические нервы.
Периферические нервы являются в большинстве своем смешанными и состоят из двигательных волокон передних корешков (аксонов клеток передних рогов), чувствительных волокон (дендритов клеток межпозвонковых узлов) и вазомоторно-секреторно-трофических волокон (симпатических и парасимпатических) от соответствующих клеток серого вещества боковых рогов спинного мозга и ганглиев симпатического пограничного ствола.
Нервное волокно, входящее в состав периферического нерва, состоит из осевого цилиндра, расположенного в центре волокна, миелиновой или мякотной оболочки, одевающей осевой цилиндр и швановской оболочки.
Миелиновая оболочка нервного волокна местами прерывается, образуя так называемые перехваты Ранье. В области перехватов осевой цилиндр прилежит непосредственно к швановской оболочке. Миелиновая оболочка обеспечивает роль электрического изолятора, предполагается ее участие в процессах обмена осевого цилиндра. Швановские клетки имеют общее происхождение с нервными элементами. Они сопровождают осевой цилиндр периферического нервного волокна подобно тому, как глиозные элементы сопровождают осевые цилиндры в центральной нервной системе, поэтому швановские клетки иногда называют периферической глией.
Соединительная ткань в периферических нервах представлена оболочками, одевающими нервный ствол (эпиневрий), отдельные его пучки (периневрий) и нервные волокна (эндоневрий). В оболочках проходят сосуды, питающие нерв.
Выделяют следующие варианты патологических процессов в периферических нервах:
- Валлеровское перерождение (реакция на пересечение нерва).
- Атрофия и дегенерация аксона (аксонопатия).
- Сегментарная демиелинизация (миелинопатия).
Развитие валлеровского перерождения происходит в результате предшествующего механического повреждения периферического нерва. Дистально от места повреждения происходит дегенерация аксонов и миелиновых оболочек. Это нисходящее, или вторичное валлеровское перерождение развивается по определенным закономерностям.
Уже через 24 часа после перерезки периферического нерва в дистальных отрезках волокон намечаются дегенеративные изменения осевого цилиндра и мякотной оболочки, которые неуклонно нарастают, ведя к некрозу волокна. Швановские клетки претерпевают в начальных стадиях процесса прогрессивные изменения: протоплазма их разрастается, ядро клетки увеличивается, содержит хорошо окрашенные частицы хроматина и несколько крупных ядрышек. С 4-5 дня начинается кариокинетическое деление швановских клеток. Они играют роль фагоцитов, поглощающих продукты распада миелиновой оболочки и осевого цилиндра. Все погибшие составные части нервного волокна фагоцитируются и выводятся по направлению к сосудам, так что на месте волокна остаются пустые швановские футляры, в которые прорастают регенерирующие осевые цилиндры. Регенерация нерва совершается за счет роста центральных отрезков волокон, сохранивших свою связь с нервными клетками. В первые дни скорость роста в дистальном направлении составляет 3-4 мм/день, в дальнейшем темпы роста замедляются.
Процесс валлеровского перерождения характеризуется двумя основными чертами:
- при нем с самого начала страдает не только миелин, но и осевой цилиндр;
- процесс этот необратимый, неуклонно ведущий к некрозу всего участка волокна от места перерезки до периферического концевого аппарата (синапса) включительно.
Хотя валлеровское перерождение обычно является результатом непосредственной травмы ствола нерва, существуют и другие причины. К наиболее частым следует отнести ишемию ствола нерва, которая способна вызвать фокальное повреждение аксона и дистальное валлеровское перерождение. В основе аксональной дегенерации (аксонопатии) лежат метаболические нарушения в нейронах, приводящие к дистальному распаду аксонов. Развитие аксонной дегенерации наблюдается при метаболических заболеваниях и действии экзо- и эндогенных токсинов.
Клинически это находит выражение в дистальной симметричной полиневропатии с вялым парезом, полиневритическим типом нарушение чувствительности.
Сегментарная демиелинизация (миелинопатия) означает повреждение миелиновых оболочек при сохранности аксонов. Наиболее существенным функциональным проявлением демиелинизации является блокада проводимости. Функциональная недостаточность в блокированном аксоне проявляется также, как и при пересечении аксона. Не смотря на то, что пересечение нерва и блокада проводимости при демиелинезации обнаруживают сходство по остроте развития двигательных и чувствительных расстройств, между ними имеются различия. Так при демиелинезирующих невропатиях блокада проводимости часто бывает преходящей и ремиелинезация может протекать быстро в течении нескольких дней или недель, нередко заканчиваясь выздоровлением. Таким образом, при этом процессе прогноз благоприятнее и восстановление идет быстрее, нежели течение восстановления при Валлеровском перерождении.
Исследования последних лет свидетельствуют о более редком, чем ранее предполагалось, истинно воспалительном поражении периферической нервной системы. Морфологическим субстратом поражения периферических нервов часто являются не воспалительные, а дистрофические изменения аксонов, миелиновых оболочек и интерстициальной соединительной ткани. В связи с этим различные по природе и характеру поражения периферических нервов преимущественно неинфекционного происхождения объединяют термином невропатия (полиневропатии), наряду с традиционными терминами неврит и полиневрит. Традиционный термин «неврит» не соответствует существу процесса.
Источник
Упражнения при туннельном синдроме запястья
Туннельный синдром доставляет массу неудобств, ведь это острая боль, дискомфорт, онемение пальцев. Помимо обращения к врачу, необходимо дополнить консервативную терапию специальной гимнастикой. Упражнения при туннельном синдроме запястья помогут снять боль, а также ускорят выздоровление.
Гимнастика при туннельном синдроме запястья: комплекс
Туннельный синдром запястья кисти, упражнения для которого указаны ниже, требует квалифицированного лечения. Без обращения к врачу не обойтись – только он назначит нужные медикаменты и процедуры. Но если у вас туннельный синдром, упражнения для рук помогут ускорить выздоровление и реабилитацию.
Гимнастика при туннельном синдроме включает такие упражнения:
- Растяжка – положите руки на стол ладонями вниз, а затем поднимайте их вертикально вверх, будто хотите сказать «нет» собеседнику. При выполнении должен быть дискомфорт и напряжение – это говорит о правильности действий.
- Разогрейте мышцы рук при помощи вращательных движений запястьями по часовой стрелке и против нее. Делайте полный круг, уделяя каждому направлению по минуте.
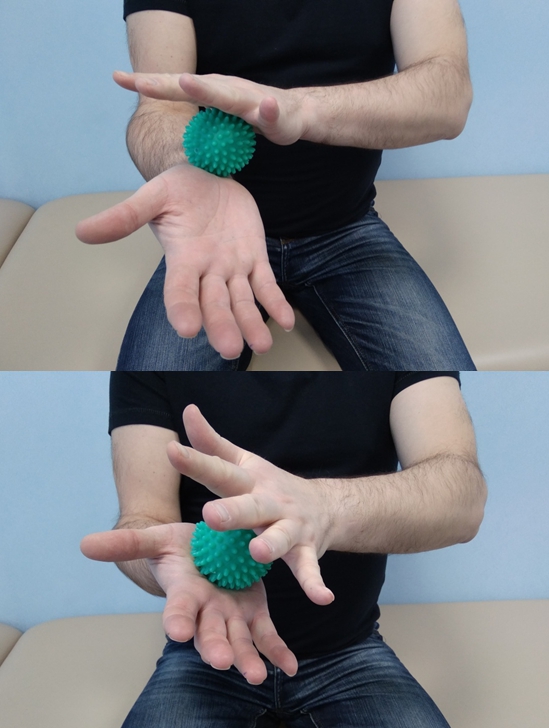
- Давление на мяч – возьмите в руки мяч и давите на него с обеих сторон, плотно прижимая ладони. Для упражнения он должен быть из твердой резины.
Упражнения при карпальном туннельном синдроме можно завершить массажем поряженной области с помощью теплого масла.
Лучезапястный туннельный синдром: лечение
Туннельный синдром запястья, лечение упражнениями которого эффективно на начальной стадии, успешно лечится на поздних сроках при помощи операции. Наш Центр Хирургии поможет вам избавиться от заболевания без боли, необходимости длительной и сложной реабилитации. На месте проведения операции не останется заметного шрама.
Наши преимущества и гарантии:
- Хирурги со стажем больше 8 лет.
- Мы специализируемся на лечении туннельного синдрома.
- Безболезненная операция без дискомфорта.
- Никаких скрытых платежей – в сумму уже входит осмотр, диагностика, операция и последующий уход в стационаре.
- Удобный график работы.
- Современное оборудование.
- Полное сопровождение после операции, в том числе – связь с хирургом или с профильным специалистом.
- Возможность наличного и безналичного расчета.
Записаться на консультацию можно, заказав обратный звонок на сайте. С нашей помощью туннельный синдром останется в прошлом!
Источник
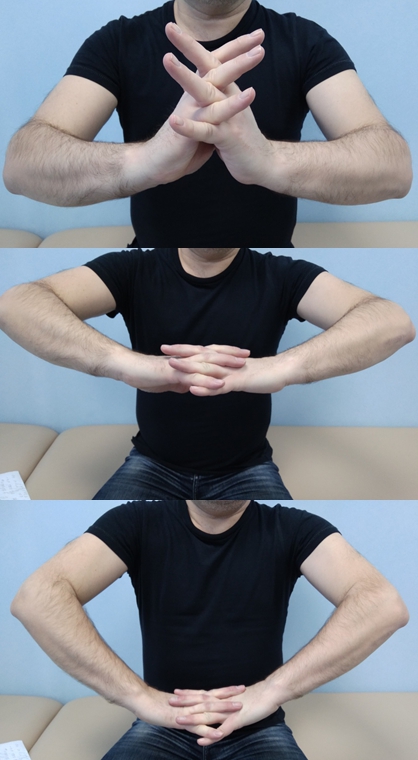
Гимнастика при синдроме запястного канала
Гимнастика при синдроме запястного канала
(комплекс составил д.м.н. Маркин С.П.)
Важно помнить, что даже если Вы, просиживая целыми днями за компьютером, пока не замечаете у себя ни одного признака развития кистевого туннельного синдрома, для его предотвращения стоит время от времени проделывать несложные упражнения, способствующие восстановлению кровообращения в кисти.
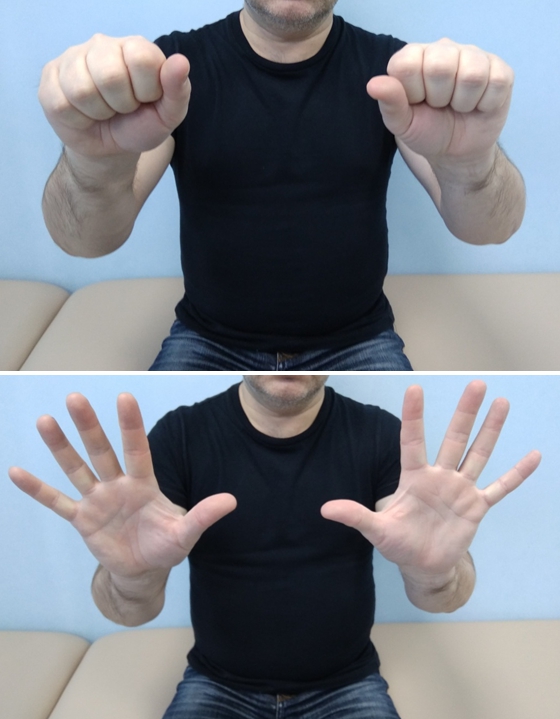
- Сильно сожмите пальцы в кулак, а затем сильно их разожмите
- Сожмите кулаки и повращайте кистями сначала в одну, потом в другую сторону
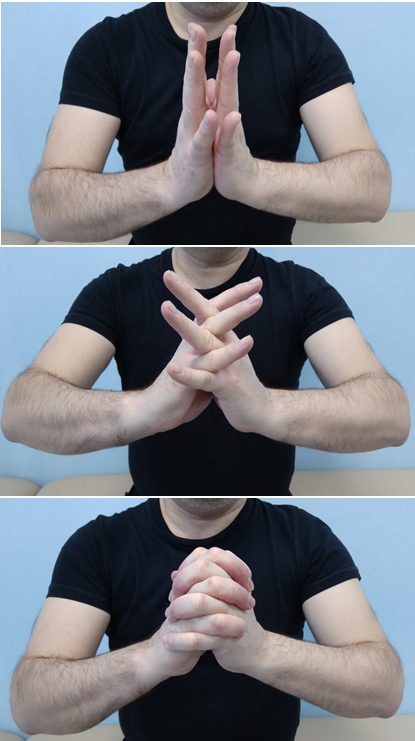
- Прижмите ладони друг к другу, разведите в стороны локти, медленно и плавно опустите ладони как можно ниже, а затем верните в исходное положение
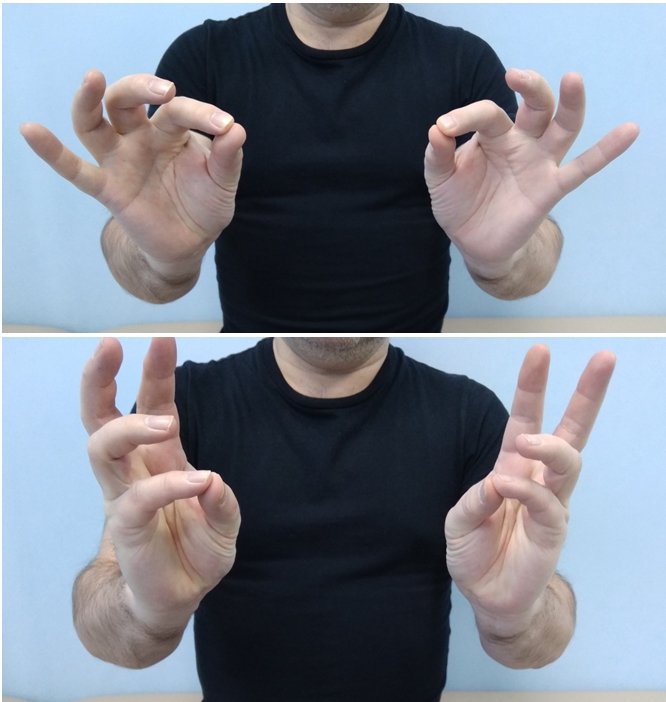
- Соедините кончики большого и указательного пальца (жест «окей»), затем большого и среднего, большого и безымянного, большого и мизинца
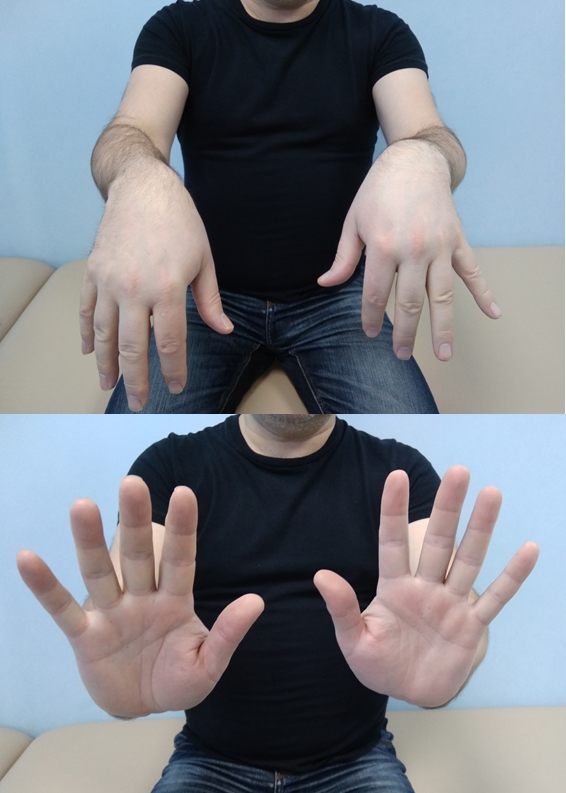
- Соедините ладони, отведите все пальцы как можно дальше назад (на 5 секунд) и затем скрестите пальцы, сжимая их (в течение 5 секунд).
- Соедините руки в замок и выпрямите пальцы, затем выгибайте пальцы вниз, выводя запястья наверх.
- Соедините руки ладонями перед грудью. С усилием надавливайте одной ладонью на другую (в течение 5 секунд).
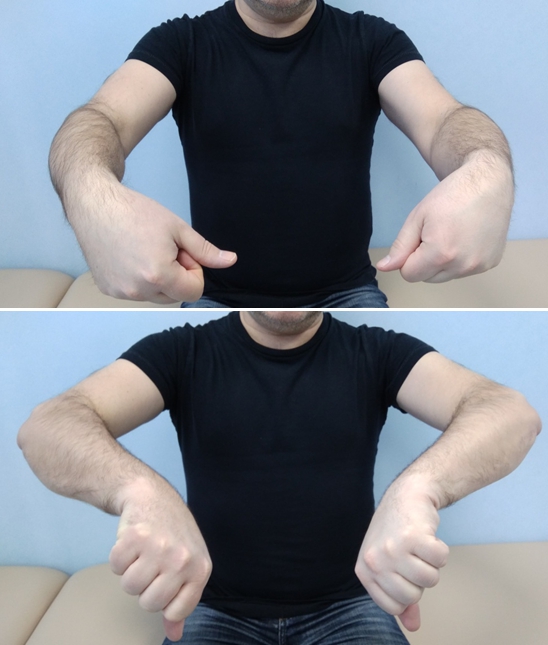
- Согните запястья вперед (держать 5 секунд), далее разогните запястья назад (держать 5 секунд)
- Потрясите кистями рук, словно пытаясь стряхнуть с них капельки воды
- Перейдите к массажу кистей с помощью шипованного мячика
Повторяйте эти упражнения через 2-3 часа работы за компьютером (по 10 раз каждое)
- При длительной работе можно использовать специальный ортез на руку или периодически (на 4-5 дней) делать кинезиотейпирование запястного сустава
Имеются противопоказания. Необходима консультация специалиста. Размещение ООО «МедШум» расписания врачей, перечня и цен на услуги носит чисто информационный характер, не является обязательством и не может служить основанием для предъявления претензий.
*Все виды медицинских услуг вы также можете получить в рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи и территориальных программ государственных гарантий бесплатного оказания гражданам медицинской помощи (при наличии полиса ОМС в муниципальных медицинских учреждениях города).
** Цены на манипуляции носят информационный характер и могут изменяться в зависимости от сложности и объёма использования расходных материалов.
Источник
Неврит лучевого нерва
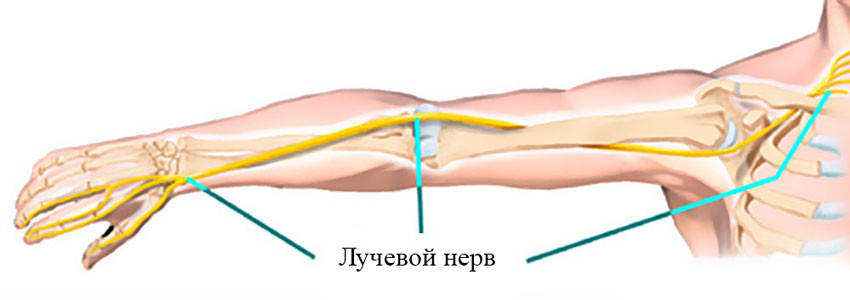
Лучевой нерв проходит по задней поверхности плеча, как бы по спирали, и отдает ветви, которые обеспечивают движения мышц, отвечающих за разгибание предплечья и кисти, вращение предплечья кнаружи, чувствительность кожи задней поверхности плеча и предплечья. Среди прочих нервов руки в нем неврит возникает чаще всего.
Почему возникает неврит лучевого нерва?
Обычно это вызвано повреждением нервного ствола в результате длительного сдавления. Это может быть вызвано следующими причинами:
- «Паралич субботнего вечера». Такое интересное название появилось из-за того, что невриты и другие повреждения лучевого нерва часто возникают у людей, которые любят провести выходной с алкоголем, а потом засыпают, положив руку под голову или под туловище.
- «Паралич медового месяца». Возникает после сна в обнимку, когда голова одного человека долго лежит на руке другого.
- «Костыльный паралич» — возникает у некоторых людей, которые постоянно пользуются костылями.
- Перелом плечевой кости. При этом отломки костей могут повредить нервные волокна.
- Инъекции в наружную часть плеча. Чаще всего травмирование лучевого нерва происходит, если он расположен необычно, или если укол делают неправильно.
- Сильное перетягивание руки жгутом на длительное время при попытке остановить кровотечение.
- Инфекции. Более редкая причина. К невриту могут приводить: грипп, пневмония, сыпной тиф и некоторые другие инфекционные заболевания.
- Отравления, например, алкоголем, свинцом.
Лечение неврита лучевого нерва руки
В зависимости от причин, вызвавших заболевание, врач может назначить:
- Противовоспалительные препараты.
- Антибиотики – если патология вызвана инфекцией.
- Препараты, нормализующие обменные процессы в нервной ткани.
- Средства для улучшения кровотока в мелких сосудах, питающих нервные волокна.
- При отравлениях – внутривенные вливания растворов через капельницу для вывода токсичных веществ.
- Физиопроцедуры: магнитотерапию, УВЧ.
Если повреждение нервных волокон вызвано травмой, нужно провести своевременное правильное лечение: вправить вывих, сопоставить обломки сломанной кости и наложить гипс.
При тяжелых повреждениях может быть рассмотрено хирургическое лечение.
Прогноз обычно благоприятный, при своевременном лечении через некоторое время происходит полное восстановление нарушенных функций. Зачастую после таких состояний как «субботний паралич», восстановление происходит самостоятельно без терапии. Если же нарушения сохраняются, лучше показаться врачу-неврологу.
Для эффективного лечения неврита лучевого нерва, которое поможет максимально быстро и полноценно восстановить его функции, обратитесь к неврологу. Не занимайтесь самодиагностикой, особенно если движения и чувствительность в руке нарушены сильно, и эти расстройства сохраняются в течение длительного времени. Записаться к врачу международной клиники Медика24 можно в любое время суток и в любой день недели, позвонив по телефону +7 (495) 230-00-01.
Мы вам перезвоним, оставьте свой номер телефона
Симптомы неврита лучевого нерва зависят от того, на каком уровне он поврежден:
В области подмышки и в верхней части плеча:
- Большой и указательный палец соединены.
- Сложно разогнуть предплечье и кисть.
- Сложно повернуть предплечье наружу, когда рука разогнута.
- На коже в области большого, указательного и среднего пальцев снижена чувствительность, возникает «ползание мурашек», онемение.
В средней части плеча:
- Разгибание в локтевом суставе не нарушено.
- Чувствительность кожи плеча сохранена.
- Присутствуют все остальные симптомы, которые описаны выше при неврите лучевого нерва в верхней части.
В нижней части плеча и в верхней части предплечья:
- Чувствительность кожи на задней стороне предплечья не нарушена.
- Чувствительность кожи на задней поверхности кисти снижена.
- Сложно разогнуть кисть.
Как выявить симптомы неврита лучевого нерва?
Существуют некоторые простые тесты, которые помогают обнаружить характерные признаки заболевания:
- Встаньте, опустите руки вдоль туловища так, чтобы они находились в разогнутом состоянии. Попробуйте повернуть предплечья наружу, так, чтобы ладошки «смотрели» вперед. При этом у вас возникнут сложности.
- Положите кисти на стол так, чтобы ладони находились сверху. Попробуйте отвести большие пальцы в стороны. При этом возникнут сложности.
- Положите кисти на стол так, чтобы ладони смотрели вниз. Попробуйте приподнять средний палец и положить его на указательный или безымянный. Это не удастся сделать.
- Сложите руки вместе ладонями друг к другу. Попробуйте развести пальцы в стороны. При этом пальцы на больной руке не отведутся в сторону, а, напротив, согнутся и будут скользить по здоровой.
- Встаньте и поднимите руки вперед. При этом кисть на больной стороне свиснет вниз.
Если вы обнаружили у себя похожие симптомы неврита лучевого нерва, и они не проходят достаточно долго – обратитесь к неврологу в клинику.
Как устанавливают диагноз?
Чаще всего врач диагностирует заболевание, оценивая симптомы неврита лучевого нерва во время неврологического осмотра. В некоторых случаях могут потребоваться дополнительные анализы и исследования, консультации других специалистов.
Правильно оценить симптомы и назначить лечение может только врач-невролог. Поэтому самодиагностикой заниматься не стоит. Посетите специалиста: вы можете записаться на консультацию в неврологической в международной клинике Медика24, позвонив по телефону +7 (495) 230-00-01
Материал подготовлен врачом-неврологом международной клиники Медика24, кандидатом медицинских наук Лащ Натальей Юрьевной.
Источник