- Функции рук и ног после инсульта.
- Войцицкий Анатолий Николаевич
- Кинезотерапия
- Физиотерапия
- Статьи наших врачей на смежные темы:
- Также на эту тему:
- Эпикондилит или «локоть теннисиста»: что это такое и как лечить?
- Что такое латеральный эпикондилит локтевого сустава?
- Причины
- Частота заболевания
- Симптомы
- Лечение эпикондилита
- Хронические заболевания пищеварительной системы
- Хронические заболевания пищеварительной системы
- Лечение хронических заболеваний пищеварительной системы
- Клинические проявления дисфункции органов, фиксирующихся к диафрагме
- Прикладная кинезиология — ключ к лечению хронических заболеваний пищеварительной системы
Функции рук и ног после инсульта.
Войцицкий Анатолий Николаевич
Доктор медицинских наук, профессор ВМА МО СПб, руководитель клиники
Самым частым и тяжелым осложнением у больных после инсульта является двигательная дисфункция конечностей. Среди нарушений, которые возникают, выделяют следующие:
Парез – частичная утрата, ослабление двигательной функции конечностей. Гемипарез – поражаются конечности на одной стороне тела, правая рука и нога или левая рука и нога, парапарез – поражаются обе конечности руки или ноги, и монопарез – одна рука или нога.
Паралич (или плегия) – это полное утрачивание возможности воспроизведения произвольных движений конечностями, вследствие центрального поражения мышц. Как и парезы, плегии разделяют на гемиплегию, моноплегию, параплегию.
Парестезия — утрата чувствительности конечностей – тактильной, температурной, болевой.
Частичное восстановление функции конечностей, как правило, наступает даже у больных с грубыми двигательными нарушениями. Уже спустя 3-6 месяцев при регулярной лечебной гимнастике они самостоятельно начинают стоять и ходить.
Отсутствие положительной динамики, как правило, обусловлено утратой глубокой чувствительности в мышцах пораженных конечностей или заниженной мотивацией пациента к реабилитации. Очень часто такое встречается при поражении правого полушария у правшей и недооценке больным своего состояния после инсульта при поведенческих нарушениях.
Кинезотерапия

Сначала это пассивные упражнения (сгибание и разгибание во всех суставах пораженной конечности), которые выполняются специалистом или обученными родственниками или сиделкой. Когда у больного появляются первые движения в паретических конечностях, следует активно их тренировать, постепенно увеличивая интенсивность упражнений. Больного начинают сажать, затем больной пробует стоять.
Если упражнения дают хороший результат, можно приступать к обучению ходьбы. Сначала следует освоить ходьбу по комнате, опираясь на специальные ходунки или палочку. Затем можно приступать к спуску и подъему по лестнице и прогулкам вне дома. Очень важно уделить отдельное внимание обучению больного навыков самостоятельного ухода – одеванию, приему пищи, гигиеническим процедурам и т.д.
Как правило, изменения в мышцах, которые возникают после инсульта, происходят с повышением тонуса мышц, по типу спастичности. И все мероприятия, которые применяются для восстановления дисфункции, направлены на снятие повышенного мышечного напряжения. Внутрь назначают курс антиспастических медикаментозных средств, которые снимают болезненные спазмы в паретических конечностях, способствуют проведению физиотерапевтических процедур и предупреждают образование контрактур.
Физиотерапия
Физиотерапевтические процедуры, снимающие спастичность в мышцах, также применяют для лечения последствий инсульта:
• Озокеритовые и парафиновые аппликации по типу перчатки, носка или чулка на пораженную конечность;
• Иглорефлексотерапия, используются методики направленные на снижение тонуса в мышцах;
• Магнитотерапия — магнитное поле в постоянном режиме подачи, обладает успокаивающим, спазмолитическим действием.
• Расслабляющий точечный массаж пораженных конечностей.
• Если двигательные нарушения, наоборот, — протекают с понижением тонуса мышц, назначают внутритканевую электростимуляцию, процедура улучшает кровоток, тонизирует, способствует восстановительным процессам.
Все процедуры по реабилитации последствий инсульта можно пройти в Клинике доктора Войта, под контролем высококвалифицированных специалистов.
Статьи наших врачей на смежные темы:
Профилактика атеросклероза
Всем известно, что любое заболевание легче предупредить, чем лечить. Атеросклероз не исключение. Атеросклероз встречается и у молодых людей, и также есть старики, у которых нет атеросклероза. Профилактикой заболевания является здоровый образ жизни. подробнее »»
Причины возникновения атеросклероза
Первичными причинами развития атеросклероза являются некоторые генетические заболевания, при которых наблюдается повышение уровня триглицеридов или липопротеинов низкой плотности с раннего возраста.Хронические заболевания, которые способствуют нарушению липидного и минерального обмена и с возрастом усугубляют течение атеросклероза, относятся к вторичным причинам развития атеросклероза. подробнее »»
Облитерирующий атеросклероз
Одной из сложных разновидностей атеросклероза является облитерирующий атеросклероз. Понятие «облитерирующий» можно трактовать как «закрывающий проход». подробнее »»
Диета при атеросклерозе
На данный момент разработаны диеты 2 ступеней, которые применяются для пациентов с высоким риском развития атеросклероза и непосредственно, при выставленном диагнозе – атеросклероз. подробнее »»
Также на эту тему:
Симптомы атеросклероза
Каким образом наш организм предупреждает нас о развивающемся заболевании? Как определить симптомы атеросклероза у себя и близких.
Хроническая обструктивная болезнь легких
Факторы, которые способствуют развитию хронической обструктивной болезни легких, а также методы лечения заболевания.
Атеросклероз сосудов нижних конечностей
В статье представлена вся необходимая информация о симптомах, диагностике и профилактике атеросклероза сосудов ног.
Что такое инсульт?
В этой статье мы расскажем о том, что такое инсульт, какие виды инсульта бывают и чем отличается геморрагический и ишемический инсульты.
Источник
Эпикондилит или «локоть теннисиста»: что это такое и как лечить?
Что такое латеральный эпикондилит локтевого сустава?
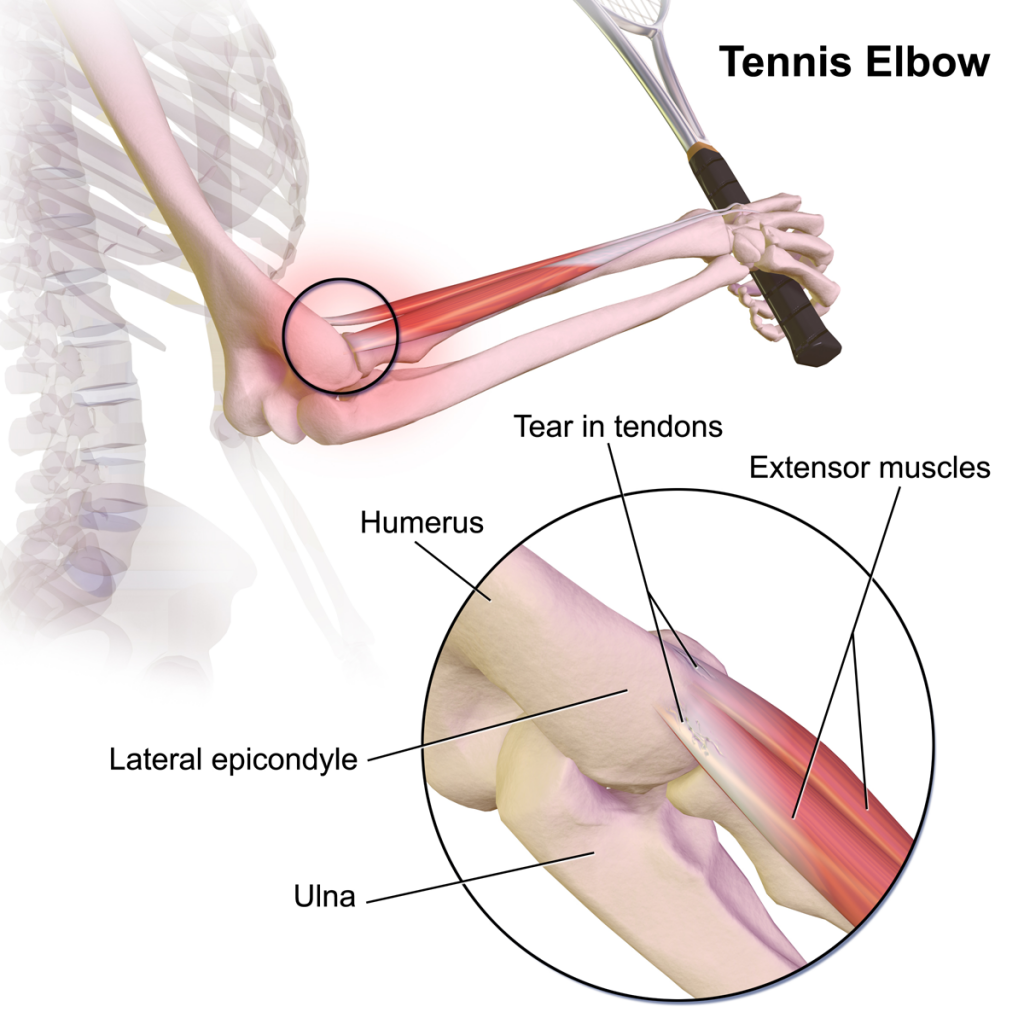
Ваш локтевой сустав состоит из 3 костей: плечевой кости и двух костей предплечья (лучевой и локтевой кости). В нижней части плечевой кости есть костные бугорки, называемые надмыщелками, в которых начинают свое движение несколько мышц предплечья. Бугорок на внешней стороне локтя называется боковым надмыщелком.
К этому надмыщелку плечевой кости примыкает сухожилие, которое продолжается мышцей наружной поверхности локтя и его основная задача — подъем кисти руки.
Эпикондилит локтевого сустава – это воспаление или в некоторых случаях, микротрещина сухожилий, которые соединяются с мышцами предплечья с внешней стороны локтя. Воспаление может быть острым и хроническим, латеральным и медиальным.
Причины
Мышцы и сухожилия предплечья повреждаются от чрезмерного использования — повторения одних и тех же движений снова и снова на протяжении 2-ух часов или при перемещении грузов более 20 кг не менее 10 раз в день. Прямые удары локтем или резкие рывки также могут быть неудачными. Все это может привести к воспалению и микротрещинам на сухожилии и в результате — к эпикондилиту.
Частота заболевания
«Локоть теннисиста» — одно из самых распространенных заболеваний руки. Частота составляет от 3 до 11 пациентов на 1000 в год. Распространенность колеблется от 1% до 3% среди населения в целом и может достигать 23% среди рабочих и спортсменов. К развитию эпикондилита особенно склонны люди следующих профессий: маляры, сантехники, плотники, мясники, повара. Пиковая распространенность «локтя теннисиста» оценивается в 1,3% у лиц в возрасте от 45 до 54 лет.
Симптомы
Симптомы латерального эпикондилита (ЛЭ) локтевого сустава развиваются постепенно. В большинстве случаев боль начинается с легкой и медленно усиливается в течение недель и месяцев. Чаще всего поражается доминирующая рука, однако могут быть затронуты обе руки. Обычно с появлением симптомов не происходит какой-либо конкретной травмы.
Чаще пациенты жалуются на боковую боль в локтевом суставе, которая часто иррадиирует в мускулатуру проксимального разгибателя предплечья:
- Боль или жжение во внешней части локтя;
- Слабая сила захвата;
- Боль по ночам;
- Резкая боль при активности предплечья: удерживание ракетки, поворот гаечного ключа или рукопожатие.
При сильном воспалении боль может быть такой сильной, что даже держать чашку кофе – будет испытанием.
Лечение эпикондилита
При постановке диагноза ваш врач учтет множество факторов: как развивались ваши симптомы, какая у вас активность, какими видами спорта занимаетесь, сколько вам лет, были ли травмы локтя.
Для точности диагноза врач может назначить дополнительные исследования: УЗИ локтевого сустава, рентген для четкого изображения плотных структур, магнитно-резонансную томографию (МРТ) для изображения мягких тканей тела, включая мышцы и сухожилии. Если ваш врач считает, что симптомы могут быть связаны с проблемой шеи, может назначаться МРТ шеи, чтобы узнать, есть ли у вас грыжа межпозвоночного диска или артритические изменения. Оба эти состояния могут вызвать боль в руке.
Наиболее распространенные методы, как лечить локоть теннисиста:
- Ограничение движений, отдых и покой. Это первые шаги на пути к снятию воспаления. Вам придется на несколько недель прекратить/уменьшить занятия спортом, тяжелой работой и другими видами деятельности, вызывающими болезненные симптомы.
- Холодные компрессы.
- Лекарства. Можно принимать противовоспалительные препарат: ацетаминофен или ибупрофен, чтобы уменьшить боль и отек. Также могут назначаться нестероидные противовоспалительные препараты (НПВП), содержащие диклофенак, кетопрофен или другие, которые действуют симптоматически и не вызывают регенерации тканей.
- Физиотерапия. Специальные упражнения помогают укрепить мышцы предплечья. Эффективен массаж, ионофорез и лазерная терапия, чтобы улучшить заживление мышц.
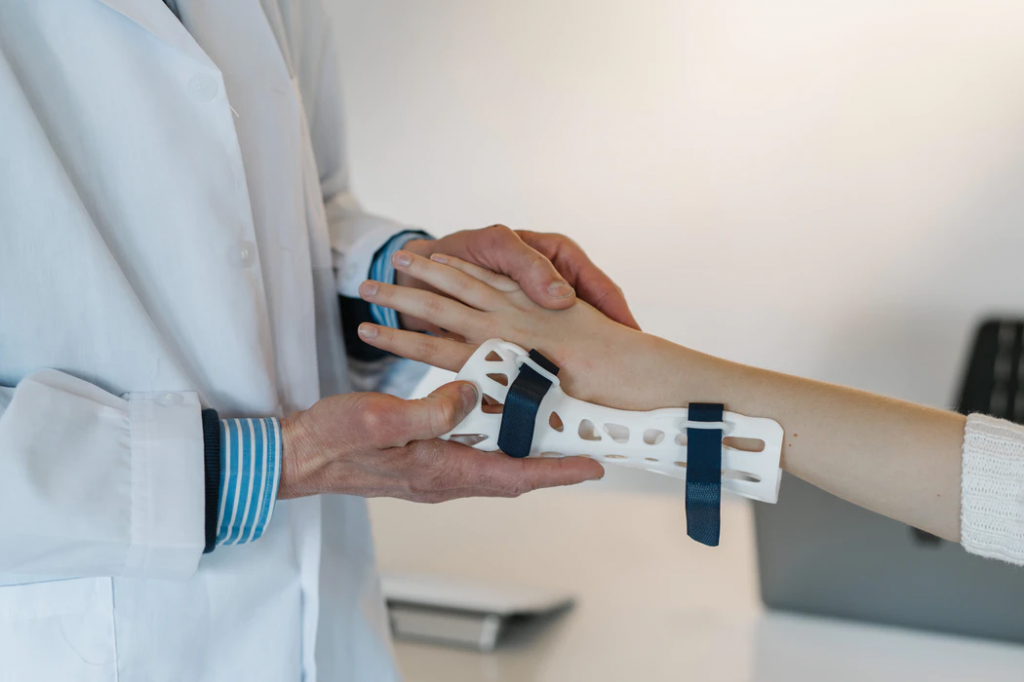
- Ношение повязок и ортезов. Использование бандажа, расположенного по центру тыльной стороны предплечья, способствует быстрому восстановлению. Ортез массирует ткани при выполнении упражнений, стимулирует обмен веществ и кровообращение и помогает снять отечность.
- Инъекции стероидов. Стероиды (кортизон) – весьма эффективные противовоспалительные лекарства. Их вводят в область вокруг латерального надмыщелка, чтобы облегчить симптомы.
- Плазмолифтинг. У больного берут кровь, затем полученный материал центрифугируют для получения плазмы. Инъекции плазмы (PRP), обогащенной тромбоцитами, предназначены для улучшения биологической среды ткани. Тромбоциты известны своей высокой концентрацией факторов роста, которые можно вводить в пораженный участок.
- ESWT (Extracorporeal Shock Wave Therapy) – ударно-волновая терапия. Звуковые волны различной частоты создают «микротравмы», которые способствуют естественным процессам заживления организма. Многие врачи считают ударно-волновую терапию экспериментальной, но многочисленные исследования подтверждают эффективность метода.
Приблизительно от 80% до 95% пациентов добиваются успеха при консервативном лечении. Если же симптомы не исчезают после 6–12 месяцев консервативного лечения, потребуется хирургическое вмешательство.
Источник
Хронические заболевания пищеварительной системы
Хронические заболевания пищеварительной системы
Лечение хронических заболеваний пищеварительной системы
Большое количество населения (более 85% взрослого и 60% детского) страдает заболеваниями пищеварительной системы. Поражения этой системы может быть обусловлено проблемами нервной, дыхательной систем и костно-мышечными изменениями.
Заболевания пищеварительной системы может приводить к таким заболеваниям как: аллергии, хронические боли в спине, головные боли, боли в верхних конечностях, нарушение поведения детей и задержка психомоторного развития и даже бесплодия… И это не полный список заболеваний которые связаны с проблемами пищеварительной системы.
Ключевым моментом в диагностике (а в последствии и лечении) может стать определение состояния дыхательной мышцы (торако-люмбальная диафрагма).
Спазм торако-люмбальной диафрагмы – это очень частое нарушение, которое возникает у человека. Диафрагма функционально тесно связана с прилежащими к ней внутренними органами как в грудной, так и в брюшной полости. К диафрагме прикрепляются 6 важных органов – перикард с сердцем, легкие, печень, желудок, толстая кишка и 12-типерстная кишка.
Диафрагма состоит из мышечных волокон, прикрепляющихся к ребрам и соединительно-тканных волокон, которые располагаются в центре. Диафрагма дополнительными образованиями в виде 2-х ножек прикрепляется и к позвоночнику на уровне 3-го поясничного позвонка.
Когда диафрагма сокращается некоординировано, то функциональные связи между органами нарушаются, что приводя к формированию, как механических изменений, так и биохимических процессов, которые проявляются в определенной клинической картине.
При выполнении акта дыхания все структуры должны работают взаимосвязано и в комплексе, потому что в каждом движении вдох-выдох участвуют все структуры тела. При вдохе происходит нижнее, боковое и переднее смещение брюшных органов и растяжение легких. Во время выдоха происходит верхнее, медиальное смещение органов и внутреннее вращение грудной клетки.
Клиника нарушений (заболеваний) при этом очень многообразна. И поэтому требуется достаточно много времени для диагностики и дифференциальной диагностики причин её вызвавших. Заболевания пищеварительной системы оказывают серьезное влияние на всю физиологию в организме человека. При нарушениях в пищеварительной системе любая другая система подвержена более напряженной работе.
Клинические проявления дисфункции органов, фиксирующихся к диафрагме
| Название органа | Ассоциированная гипотоничная мышца | Компенсаторно укороченная мышца | Клиника |
|---|---|---|---|
| Печень | Большая грудная грудинная порция | Малая грудная | Онемение в руках, преимущественно с 1 до 3 часов ночи |
| Желудок | Большая грудная ключичная порция | Надостная | Боли в надплечье после еды |
| Кишечник с одной стороны | Квадратная мышца поясницы с одноименной стороны | Квадратная мышца поясницы с противоположной стороны | Боль в поясничном отделе позвоночника, в области крестца с 5 до 7 утра |
| Кишечник с двух сторон | Квадратная мышца поясницы с двух сторон | Пояснично-подвздошная | Боль в паховой области |
| Легкие | Дельтовидная | Верхняя порция трапециевидной | Боль в надплечье, в шейном отделе позвоночника |
| Перикард | Подлопаточная | Ромбовидные | Боль в межлопаточной области |
Прикладная кинезиология — ключ к лечению хронических заболеваний пищеварительной системы
Однако, использование такого диагностического метода, как мануальное мышечное тестирование, помогает выявить первопричину поражения диафрагмы и пищеварительной системы и устранить ее.
Этот метод был описан американским врачом Джорджем Гутхардом в середине прошлого века. Д. Гутхард изучал изменения мышечной силы при самых различных воздействиях и разработал систему диагностики, в дальнейшем получившим название «прикладная кинезиология».
Прикладная кинезиология интегрировала в себя все лучшее из таких методов лечения как: мануальная терапия, остеопатия, гомеопатия, нутрициология, психотерапия. Все знания из этих методов используются в мануальном мышечном тестировании. Кинезиолог способен с помощью мануального мышечного теста провести диагностику и определить, что стало причиной заболевания.
Диагностика в прикладной кинезиологии основывается на принципах иерархии нервного контроля в организме человека. Это позволяет рассматривать мышечный тест как ответную реакцию нервной системы на раздражитель (механический, химический, психологический). Такая реакция помогает в диагностике и выборе лечения.
Именно по этому, врач, владеющий методом прикладной кинезиологии, способен на глубоком уровне разобраться в том, почему одна и та же симптоматика болезни у различных пациентов, может быть вызвана разными причинами. Проанализировав и проверив мышечным тестом, врач-кинезиолог может правильно назначить адекватный метод лечения и провести полную коррекцию.
Для лечения заболеваний органов пищеварительной системы можно использовать самые различные терапевтические подходы. Наиболее эффективными методами терапии должны быть – изменение образа питания и стиля жизни, использование нутриентов, травяных экстрактов (при необходимости можно использовать фармацевтические препараты), изменение функционального состояния нервной системы при помощи мануальных висцеральных техник, а также правильно подобранная кинезитерапия (леченые физические упражнения для мышц тела и диафрагмы).
Источник