- Правильная лечебная физкультура при спондилоартрозе (инструкция)
- Общие принципы выполнения гимнастики при спондилоартрозе
- Лучшие универсальные упражнения
- На расслабление
- На вытяжение позвоночника
- На растяжение позвоночника
- На укрепление мышц
- Два совета, как повысить эффективность ваших тренировок
- Пройдите профессиональный курс ЛФК
- Запишитесь в бассейн
- Заключение
- Спондилоартроз — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы спондилоартроза
- Патогенез спондилоартроза
- Классификация и стадии развития спондилоартроза
- Осложнения спондилоартроза
- Диагностика спондилоартроза
- Лечение спондилоартроза
- Прогноз. Профилактика
Правильная лечебная физкультура при спондилоартрозе (инструкция)
Полноценное лечение спондилоартроза, как и других заболеваний опорно-двигательного аппарата, обязательно подразумевает курсовое или постоянное выполнение специальных физических упражнений. Гимнастика при спондилоартрозе по эффективности воздействия на позвоночник не уступает медикаментам, а часто оказывается даже намного результативнее разрекламированных и дорогостоящих препаратов.
Какую пользу нам дает гимнастика?
Устраняет изначальные причины заболевания: разгружает позвоночник, улучшает кровообращение и обменные процессы.
Помогает устранить болевой синдром или существенно снизить его интенсивность.
Возвращает гибкость позвоночнику, увеличивая объем движений.
При регулярном выполнении предотвращает прогрессирование заболевания и вызывает стойкое выраженное улучшение, в том числе и при запущенных формах патологии.
Общие принципы выполнения гимнастики при спондилоартрозе
Упражнения будут полезны только в случае правильного их выполнения. Прежде всего, не начинайте занятия самостоятельно, без консультации врача. В некоторых ситуациях (сильные боли, сращения, деформации в суставах и т. д.) повышенная физическая активность противопоказана из-за риска осложнений, но таким пациентам может быть рекомендована лечебная гимнастика по щадящей методике для разгрузки спины и снятия мышечных спазмов.
В идеале упражнения следует выполнять под руководством врача ЛФК или после курса лечебной физкультуры в условиях поликлиники (стационара, санатория) и подробного инструктажа на последующие домашние занятия. Врач поможет подобрать вам индивидуальный комплекс тренировок, подробно объяснит и покажет наиболее сложные движения, предостережет от типичных ошибок, проконтролирует правильность выполнения.
Если вы занимаетесь самостоятельно, придерживайтесь следующих правил:
- не делайте упражнения при сильных болях;
- занятия не должны сопровождаться возникновением или усилением болевых ощущений;
- начинайте тренировки постепенно, плавно увеличивая нагрузку изо дня в день;
- постарайтесь не делать перерывов, занимайтесь ежедневно;
- продолжительность тренировки должна составлять не менее 10 и не более 45 минут;
- оптимальное время для занятий – утром, после пробуждения (так вы быстрее снимете утреннюю скованность и «подготовите» позвоночник к рабочему дню);
- когда есть возможность заниматься дважды в день, правильно распределяйте нагрузку: активные упражнения, направленные на разогревание и увеличение подвижности, сделайте утром, а спокойные, расслабляющие, на растяжку – вечером.
Лучшие универсальные упражнения
Характер и виды упражнений при спондилоартрозе во многом зависят от локализации болезненного процесса (поясничный, грудной или шейный отделы позвоночника), степени ограничения подвижности, стадии и тяжести заболевания. Но есть и ряд универсальных упражнений – они будут полезны при любой форме болезни.
На расслабление
Данное упражнение отлично подходит для разминки и завершения тренировки, позволяет расслабить мышцы спины и брюшного пресса. Это единственное упражнение, которое можно выполнять даже при сильных болях.
ИП (исходное положение): лежа на спине, руки вдоль туловища. На счет раз-два сделайте плавный глубокий вдох, на счет три-четыре-пять-шесть медленно выдыхайте. Концентрируйтесь на дыхании и работе грудной клетки. Выполняйте в течение 5–15 минут.
На вытяжение позвоночника
Упражнение на вытяжение хорошо снимает болевые ощущения, предотвращает сращения (анкилозы), однако в период выраженного обострения его следует выполнять осторожно и только после консультации с врачом.
Вне специально оборудованного кабинета вытяжение проще всего провести на горизонтальной перекладине, выполнив элементарный вис: под весом собственного тела позвоночник хорошо выпрямляется и вытягивается. Недостаток – быстро развивается перенапряжение в руках.
Для дополнительного вытяжения можно во время выполнения виса подтянуть колени к животу.
На растяжение позвоночника
Такие упражнения позволяют вернуть подвижность и гибкость позвоночному столбу, растягивают и расслабляют мышцы спины, способствуя стиханию болей.
ИП: лежа на спине, руки вдоль тела. Ноги согните в коленях и медленно притягивайте колени к животу, пытаясь достать ими до подбородка. Выполняйте 5–10 секунд.
ИП: стоя на четвереньках, ладони расставлены шире плеч. Медленно прогнитесь, достав грудью и подбородком пола, задержитесь в этом положении 5–8 секунд. Плавно вернитесь в ИП, повторите 4–6 раз.
На шейный отдел позвоночника. ИП: стоя. Медленно, но с максимальной амплитудой наклоняйте голову вперед-назад 8–10 раз, затем столько же – вправо-влево.
На укрепление мышц
Данные упражнения укрепляют мышцы спины, груди, брюшного пресса, что обеспечивает правильную осанку, корректирует сколиозы и искривления позвоночника, предотвращает образование патологических изгибов. Они вводятся в комплекс после купирования острых болей.
ИП: лежа на спине, руки вдоль туловища. Приподнимите голову под углом примерно 45° от пола и удерживайте ее на счет от одного до восьми.
ИП: лежа на спине, руки «в замок» под головой. Поднимите правую ногу под углом примерно 45° от пола и удерживайте ее на счет от одного до восьми, вернитесь в ИП. Повторите с левой ногой.
ИП: то же (что и в п. 2). Выполняйте «велосипед».
ИП: то же. «Горизонтальные ножницы»: выпрямленные в коленях ноги разводите в стороны, затем скрещивайте, снова разводите и т. д.
ИП: то же. «Вертикальные ножницы»: выпрямленные в коленных суставах ноги поднимите под углом 45° к полу и начинайте движения в противоположные стороны (правая нога вверх, левая вниз и наоборот).
ИП: стоя на четвереньках. Поднимите и удерживайте на весу на счет от одного до восьми выпрямленную правую руку и прямую левую ногу, стараясь, чтобы они находились в одной плоскости с туловищем. Повторите с левой рукой и правой ногой.
ИП: сидя на табуретке. Ноги согнуты в коленях (угол между бедром и голенью 90°), стопы разведены на ширину плеч, руки вдоль туловища, пальцы захватывают сиденье стула. Напрягая руки,»вжимайте себя в сиденье», одновременно с силой упирайтесь ногами в пол, как будто пытаетесь встать вместе с табуреткой.
Какой бы комплекс ЛФК вы бы себе не подобрали, стоит постепенно усложнять занятия, заменяя еженедельно по 1–2 упражнения. В один комплекс должно входить по 8–12 упражнений, каждое их которых выполняется в 3–5 подходов. Тренировку начинают с расслабляющих упражнений из положения лежа на спине, а затем переходят к укрепляющим, чередуя их с растяжками. Вытяжением можно закончить занятие или провести его отдельно.
Два совета, как повысить эффективность ваших тренировок
Пройдите профессиональный курс ЛФК
Весьма желательно минимум раз в год проходить профессиональный курс ЛФК. Лечебная физкультура при спондилоартрозе, выполняемая в медицинских учреждениях, имеет ряд преимуществ перед домашней гимнастикой:
- она безопасна, поскольку проводится под наблюдением врача;
- дает быстрый результат в связи с применением наиболее эффективных и индивидуально подкорректированных упражнений;
- есть возможность использования гимнастических снарядов и специального оборудования;
- как правило, такая физкультура сочетается с другими лечебными мероприятиями (мануальная терапия, массаж, физиолечение).
Запишитесь в бассейн
Одни из самых эффективных вариантов лечебной гимнастики – плавание и упражнения в воде. Во время пребывания в воде позвоночник практически не испытывает нагрузки, при этом можно заниматься довольно интенсивно, что хорошо укрепляет мышцы, не создавая ощущения усталости и переутомления.
Заключение
Если вы будете заниматься гимнастикой правильно и регулярно, результат будет заметен уже через неделю. Но для сохранения положительного эффекта от тренировок потребуется выполнять их постоянно – только в таком случае можно остановить болезнь и вернуть суставам позвоночника былую подвижность.
Источник
Спондилоартроз — симптомы и лечение
Что такое спондилоартроз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тихонов И. В., мануального терапевта со стажем в 13 лет.
Определение болезни. Причины заболевания
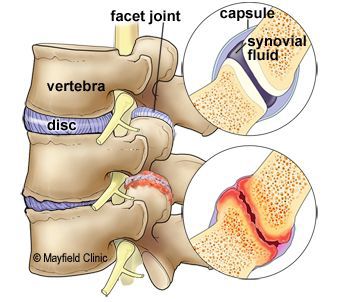
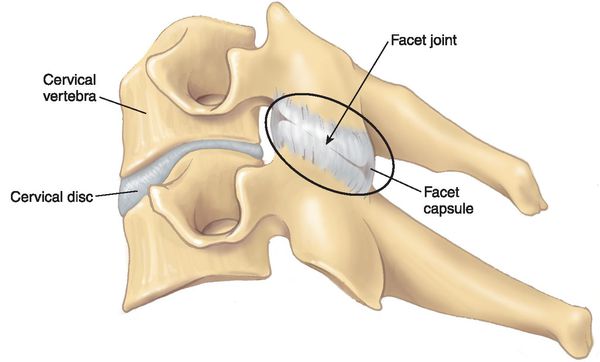
Спондилоартроз (spondylо — позвонок, arthrо — сустав, osis — заболевание) — приобретённое хроническое дистрофическое поражение фасеточных межпозвонковых суставов.
Краткое содержание статьи — в видео:
Одна из основных теорий развития заболевания — неспецифическое воспаление позвонковых структур, которое может развиваться в результате их старения или механического повреждения.
Как правило, возникновению спондилоартроза предшествует ряд причин:
- увеличенная масса тела;
- малоподвижный образ жизни;
- нарушенный обмен веществ в организме;
- чрезмерные физические нагрузки;
- нерациональный двигательный режим;
- врождённые/приобретённые искривления позвоночника.
Кроме того, формированию спондилоартроза могут способствовать системные заболевания:
- инфекционные (туберкулёз, вирусные инфекции);
- дисметаболические (сахарный диабет, ожирение);
- дистрофические (остеохондроз, остеоартроз);
- ревматические (системный ревматоидный артрит, болезнь Бехтерева);
- травматические (трещины, переломы тел позвонков и их отростков);
- редко токсические (воздействие на организм ядохимикатов и радиации).
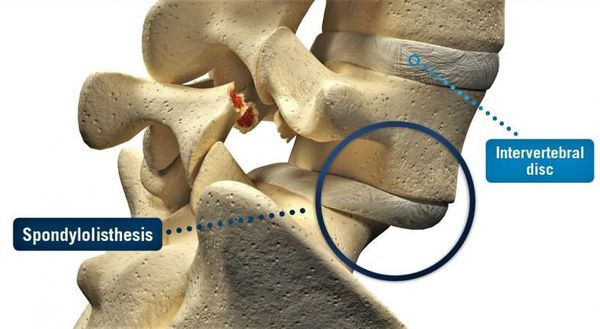
Спондилоартрозом примерно в равной степени страдают мужчины и женщины преимущественно старше 45 лет. Будучи самостоятельным заболеванием, спондилоартроз может быть следствием таких болезней, как сколиотическая болезнь позвоночника, системное ревматоидное поражение суставов, инфекционные и онкологические заболевания позвоночника и его травматическое поражение. Также спондилоартроз является предшественником дальнейшего поражения межпозвонковых суставов — спондилёза (изнашивание структур позвоночника), грыжи межпозвонкового диска, спондилолистёза (соскальзывание позвонка) и других. [1] [7] [9]
Симптомы спондилоартроза
Одним из главных симптомов и основной причиной обращения за медицинской (или альтернативной) помощью при спондилоартрозе является боль — неприятное сенсорное и эмоциональное ощущение, которое связано с реальным или потенциальным повреждением структур организма (согласно определению Международной ассоциации по изучению боли).
В большинстве случаев болевое ощущение локализуется в повреждённом сегменте позвоночника. При начальной стадии заболевания оно может длиться несколько минут, а на последней стадии при отсутствии квалифицированного лечения бывает практически круглосуточным.
Боль часто вызывается движением в поражённом отделе позвоночника (шейном, грудном, пояснично-крестцовом). По этой причине возникает следующий симптом — ограничение амплитуды движений в позвоночнике. Подвижность в межпозвонковых суставах может также ограничиваться локальным повышенным напряжением мышц и фасций (оболочек), которое возникает в качестве защитного механизма, а также изменениями структуры поражённых межпозвонковых суставов при длительном течении заболевания.
По данным ряда современных медицинских исследований спондилоартроза, у пациентов с длительным течением заболевания (более трёх месяцев) и ежедневными болевыми эпизодами может происходить развитие астено-невротических нарушений (неврастении). Более 80% пациентов, страдающих от спондилоартроза более года, имеют тревожно-депрессивные состояния различной степени выраженности. Поэтому для составления наиболее действенной программы реабилитации необходимо подтверждение психо-неврологических симптомов.
Нередко пациенты со спондилоартрозом отмечают утреннюю напряжённость, скованность в повреждённом отделе позвоночника, которая довольно быстро уменьшается самостоятельно или после лёгкой разминки. [1] [7] [8] [9]
Патогенез спондилоартроза
Патогенез спондилоартроза во многом схож с механизмом развития артроза в периферических суставах опорно-двигательного аппарата.
В результате чрезмерной осевой нагрузки на структуры фасеточных суставов и гипермобильности (повышенной гибкости) возникает нарушение микроциркуляции и диффузии веществ в хрящевой ткани. Следующие за этим дегенерация суставного хряща и синовит приводят к подвывихам в суставах и растягиванию суставной капсулы.
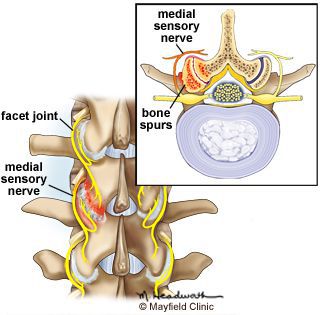
Формирующееся неспецифическое воспаление является причиной ноцицептивных (физиологических) болевых ощущений в поражённых сегментах позвоночника. Последующая неадекватная нагрузка на межпозвонковые суставы и связки может вызывать раздражение менингеальных ветвей спинальных нервов — развивается нейропатический механизм боли.
На последующих стадиях заболевания околосуставные зоны кости, подвергающиеся механической перегрузке, образуют костные наросты — остеофиты. Эта защитная реакция организма приводит к ограничению подвижности в межпозвонковых и ограничению нагрузки на фасеточные суставы.
Продолжающееся разрастание костных наростов в участках поражённых межпозвонковых суставов в завершающей стадии спондилоартроза приводит к анкилозу (неподвижности сустава) и постепенно развивающемуся стенозу позвоночного канала со сдавлением прилегающих сосудов, спинного мозга и его корешков. [1] [3] [4] [6] [7]
Классификация и стадии развития спондилоартроза
В зависимости от уровня локализации различают:
- шейный спондилоартроз;
- грудной спондилоартроз;
- пояснично-крестцовый спондилоартроз;
- полисегментарный спондилоартроз (при поражении нескольких отделов позвоночника).
Существуют различные виды течения спондилоартроза:
- унковертебральный — поражаются остистые отростки шейных позвонков (ункусы);
- дугоотростчатый — поражение локализуется в дугоотростчатых суставах грудного отдела позвоночника и местах соединения позвонков с рёбрами;
- деформирующий — изменение формы позвонков разрастающимися остеофитами;
- дегенеративный — разрушение межпозвонковых суставов и структуры межпозвонковых дисков;
- анкилозирующий — характерен для ревматического поражения позвоночника и периферических суставов при болезни Бехтерева;
- диспластический — значительное изменение формы строения межпозвонковых суставов.
Клинические стадии спондилоартроза:
- I стадия — болевые ощущения отсутствуют, происходит незначительное нарушение в паравертебральных связках, снижается эластичность диска;
- II стадия — поражаются фиброзные кольца межпозвонковых дисков, проявляется слабовыраженный болевой синдром, лёгкая скованность в мышцах, незначительное ограничение подвижности;
- III стадия — начинается рост остеофитов, появляется неспецифическое воспаление, поражаются связочный аппарат и костная поверхность межпозвонкового сустава;
- IV стадия — происходят значительные структурные изменения в суставах позвоночника, вплоть до анкилоза и спондилёза, нарушается сосудистая циркуляция и иннервация поражённого паравертебрального сегмента.
Осложнения спондилоартроза
При отсутствии своевременного и правильного лечения осложнения спондилоартроза могут быть представлены:
- хроническим болевым синдромом, значительно снижающим качество жизни пациента и приводящим к развитию психоэмоциональных нарушений (тревожность, депрессия);
- значительным ограничением, вплоть до отсутствия подвижности в поражённых сегментах позвоночника, и, как следствие, изменением стереотипа ходьбы, невозможностью длительного пребывания в положении сидя и стоя;
- нарушением невральных структур (спинномозговых корешков, спинного мозга) с развитием моторных, сенсорных и смешанных нарушений в зависимости от уровня повреждения;
- невозможностью выполнения привычных бытовых и профессиональных нагрузок, приводящей к ивалидизации.
Осложнения длительно текущего спондилоартроза шейного отдела позвоночника могут быть представлены также вестибулярными нарушениями — преимущественно вертиго (голокружением) и атаксией (расстройством координации движений). Они возникают вследствие механического сдавления позвоночной артерии в результате унковертебрального спондилоартроза.
При хроническом спондилоартрозе поясничного отдела позвоночника может развиваться нестабильность позвонков, которая способна привести к спондилолистезу с ирритацией (раздражением) или компрессией прилежащих спинномозговых корешков. Это, в свою очередь, может вызвать распространение болевого синдрома в нижние конечности. [3] [7] [9]
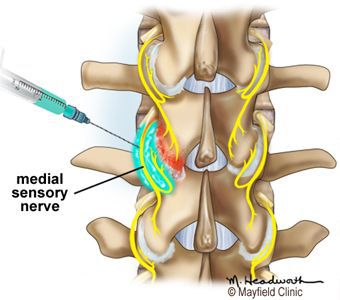
Диагностика спондилоартроза
Объективная диагностика осуществляется методами визуализации (рентгенографией, магнитно-резонансной и компьютерной томографией), которые подбираются индивидуально с акцентом на поражённый отдел позвоночника:
- при поражении шейного отдела с сосудистыми нарушениями проводится ультразвуковая диагностика сосудов шеи и магнитно-резонансная томография сосудов с контрастированием;
- при симптомах поражения невральных структур для выявления уровня и степени поражения назначается электромиография (стимуляционная или игольчатая).
Для определения выраженности воспалительного процесса исследуется общий анализ крови с оценкой факторов ревматического поражения (при подозрении на системность заболевания).
Неотъемлемой клинической диагностикой является сбор жалоб и анамнеза, проведение стандартного неврологического осмотра и мануального обследования позвоночника.
Симптомы спондилоартроза, как правило, слабо выражены или вообще отсутствуют на ранних стадиях заболевания и максимальны при выраженных структурных нарушениях. В зависимости от уровня поражения позвоночника могут появляться дополнительные симптомы, связанные с поражением прилегающих анатомических структур.
Так, при длительно текущем спондилоартрозе шейного отдела позвоночника пациент может жаловаться на появляющиеся сосудистые нарушения (головокружение, неустойчивая походка), связанные со сдавлением позвоночных артерий. Компрессия шейных корешков спинного мозга сопровождается иррадиирующей болью в область иннервируемого участка верхней конечности и возможных моторных, сенсорных и вегетативных нарушений.
Симптомы спондилоартроза в грудном отделе позвоночника беспокоят пациентов в меньшей степени ввиду ограниченной подвижности данных сегментов. Болевое ощущение иногда может распространяться вдоль рёберной дуги, имитируя боль в сердце, поджелудочной железе, печени или желчном пузыре.
В пояснично-крестцовом отделе позвоночника — наиболее распространенное место развития спондилоартроза — болевой синдром может локализоваться в области поясницы, ягодиц, верхней трети бёдер, а при повреждении спинномозговых корешков иррадиировать в нижнюю конечность. [1] [3] [7] [9]
Лечение спондилоартроза
Симптоматическое лечение спондилоартроза заключается в избавлении пациента от основного страдания — болевого синдрома. При ноцицептивной боли назначаются нестероидные противовоспалительные препараты (НПВП), которые также будут устранять имеющееся неспецифическое воспаление. Современные исследования подтверждают примерно равную эффективность селективных ЦОГ-2 НПВП при соразмерных дозировках и продолжительном применении. В связи с этим стоит отдать предпочтение менее гастро- и кардиотоксичным препаратам (Celecoxib, Meloxicam, Nimesulide).
При нейропатической боли используются антиконвульсанты (Gabapentin, Pregabalin), ингибиторы обратного захвата серотонина и норадреналина (Venlafaxine, Duloxetine), трициклические антидепрессанты (Amitriptyline, Imipramine) и анальгетики центрального действия — «миорелаксанты» (Baclofen, Tolperisone, Benzodiazepines). В случае лёгкого и умеренного ноцицептивного болевого синдрома при спондилоартрозе не стоит забывать об эффективности селективных ЦОГ-3 препаратов (Аcidum acetylsalicylicum, Acetaminophen). Устойчивый выраженный болевой синдром требует назначения опиоидных препаратов (Tramadol, Codeine).
Эффективной является локальная инфильтрационная анестезия местными анестетиками (Novocaine, Lidocaine) в сочетании с глюкокортикостероидами (Betamethasone, Dexamethasone) болезненных мышечных уплотнений и триггерных точек паравертебральных мышц поражённого спондилоартрозом отдела позвоночника.
В доступной для изучения научной медицинской литературе нет данных об исследованиях применения хондропротекторов при спондилоартрозе. Поэтому целесообразность использования этой группы препаратов при данном заболевании сомнительна.
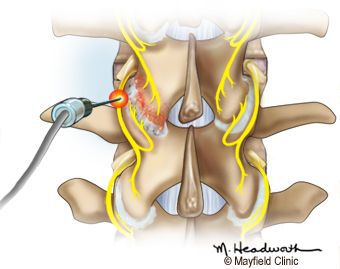
Немедикаментозное лечение при спондилоартрозе направлено на:
- снятие миофасциального спазма (мануальная терапия и чрескожная электронейростимуляция);
- поддержание и восстановление подвижности поражённых суставов (мануальная терапия и лечебная физкультура).
При сопутствующих тревожных и депрессивных расстройствах, развивающихся при длительно текущем болевом синдроме, эффективны психотерапевтические методики (индивидуальная и групповая когнитивно-поведенческая терапия).[reference:] [4] [5] [8] [9]
Прогноз. Профилактика
Прогноз заболевания зависит от его выявленной формы и стадии. На более ранних этапах поражения возможно значительное восстановление двигательных функций межпозвонковых суставов и купирование болевого синдрома. IV стадия считается необратимой, поэтому главной задачей в данном случае является остановка дальнейшего структурного разрушения и формирование приспособительных механизмов функционирования для поддержания трудоспособности и бытовой активности пациента.
Профилактика спондилоартроза, прежде всего, заключается в:
- проведении регулярного медицинского обследования позвоночника;
- поддержании физиологичной массы тела;
- рациональном профессиональном и бытовом двигательном режиме;
- устранении физических перегрузок (в том числе спортивных);
- регулярной физической активности (адекватных фитнес-программах с инструктором);
- своевременном квалифицированном лечении воспалительных заболеваний.
Питание при спондилоартрозе, равно как и при большинстве других заболеваний, должно быть сбалансированным, максимально натуральным. Поскольку большинство людей, страдающих спондилоартрозом, имеют лишнюю массу тела, пересмотр пищевых предпочтений должен быть направлен на менее калорийные продукты. В целом необходимо помнить о довольно простом правиле всех диетических программ по снижению массы тела: количество затраченной энергии должно быть больше количества потребляемой энергии.
Распространённая рекомендация многих специалистов «следить за осанкой» при данном заболевании безусловно имеет право на существование, однако практическая эффективность такой рекомендации зачастую сведена к нулю. Даже условно здоровый человек не способен в течение дня наблюдать за своим положением спины ввиду многочисленных профессиональных и бытовых отвлекающих причин. Тем более не сможет следить за осанкой пациент со спондилоартрозом, так как он стремится принять наиболее безболезненную позу.
Формирование наиболее физиологичной осанки происходит при регулярном выполнении лечебной физкультуры (фитнес-реабилитации) с квалифицированным инструктором в течение не менее шести месяцев. За этот период формируется наиболее адекватный паравертебральный мышечный тонус, позволяющий придать позвоночнику максимально физиологическое положение без контроля внимания.
Программы фитнес-реабилитации должны быть неотъемлемой частью лечения пациентов со спондилоартрозом. Под контролем лечащего врача подбирается индивидуальный комплекс лечебных упражнений с учётом стадии заболевания и общего состояния пациента. Раннее начало коррекции двигательных нарушений и обучение правильному двигательному стереотипу способствует более быстрому восстановлению трудоспособности. [1] [7] [9]
Источник