- Лечение дорсопатии шейного отдела позвоночника
- Классификация дорсопатий
- В зависимости от локализации поражений позвоночника, дорсопатия делится на три основные группы:
- Кроме того, существует классификация дорсопатии, основанная на виде патологии позвоночника:
- Факторы риска
- Существует несколько ведущих основных факторов, которые могут приводить к развитию дорсопатии шейного отдела позвоночника, а именно:
- Причины
- В основе патологического процесса развития дорсопатии шейного отдела позвоночника лежат изменения биомеханики и распределения векторов нагрузки, из-за чего ускоряется развитие дегенеративных изменений в межпозвонковых дисках и снижение амортизирующей функции. В дополнение к остеоартриту, другими источниками дорсопатии часто становятся:
- Симптомы
- Симптоматика и клинические проявления при дорсопатии шейного отдела позвоночника обусловлены как генезом, так и морфологическими изменениями в структурах шеи. Чаще всего, отмечаются следующие симптомы:
- Диагностика
- Важная роль в постановки диагноза дорсопатии шейного отдела позвоночника играет тщательный медицинский осмотр, который позволяет обратить внимание на следующие признаки:
- Дифференциальную диагностика должна учитывать следующие заболевания:
- Рентгенография
- Позволяет:
- КТ (МСКТ)
- КТ миелография
- Лечение
- Лечебная физкультура для поясничного отдела позвоночника
- Примерный комплекс лечебной гимнастики, применяемый в остром периоде (начальный этап)
- Специальные упражнения, применяемые на втором этапе острого периода
- Примерный комплекс лечебной гимнастики, применимый во ВТОРОМ (ПОДОСТРОМ) периоде
- СПЕЦИАЛЬНЫЕ УПРАЖНЕНИЯ рекомендуемые для включения в комплекс лечебной гимнастики, применяемый в период ремиссии
- Методические рекомендации двигательного режима в остром периоде
- Методические рекомендации двигательного режима во втором (подостром) периоде
- Методические рекомендации третьего периода (ремиссия)
Лечение дорсопатии шейного отдела позвоночника
Шейный отдел позвоночника в меньшей степени подвержен развитию дорсопатии, в отличие от поясничного отдела позвоночника. Но анатомические особенности шейного отдела (маленькие позвонки и диски, эластичные связки, большая лабильность, близкое расположение позвоночных артерий) способствуют тому, что дорсопатии в этом отделе позвоночника протекают более тяжело, чем в других отделах. Такие особенности могут приводить к появлению симптомов связанных не только с туловищем, но и вследствие компрессионного воздействия на позвоночные артерии и возможно ухудшение кровоснабжения головного мозга, с развитием соответствующей симптоматики. Поэтому, лечение дорсопатии шейного позвоночника имеет определенные сложности и свою специфику.
Классификация дорсопатий
В зависимости от локализации поражений позвоночника, дорсопатия делится на три основные группы:
- Дорсопатия шейного отдела.
- Дорсопатия грудного отдела позвоночника (из-за значительной ригидности этого отдела встречается редко). Чаще всего, дорсопатия в этом отделе встречается в области нижних грудных позвонков, ближе к поясничному отделу.
- Дорсопатия поясничного и крестцового отдела позвоночника.
Несмотря на то, что дорсопатия поясничного крестцового отдела позвоночника гораздо более распространена, чем цервикальная, поражение шейных позвонков является более опасным, поскольку может приводить к нарушению кровообращение головного мозга.
Кроме того, существует классификация дорсопатии, основанная на виде патологии позвоночника:
Факторы риска
Существует несколько ведущих основных факторов, которые могут приводить к развитию дорсопатии шейного отдела позвоночника, а именно:
- Инволюционные (связанные с возрастом) изменения в организме, которые усугубляются сидячим образом жизни.
- Генетическая предрасположенность.
- Стресс и беспокойство.
- Нарушение метаболических процессов в организме.
- Избыточный вес.
- Гипотермия, простуды.
- Профессиональная деятельность, связанная с длительными статическими нагрузками или векторными нагрузками на позвоночник.
- Частые болезни, вызванные вирусными инфекциями.
Причины
Остеохондроз (дегенеративное заболевание дисков) является частой причиной дорсопатии.
В основе патологического процесса развития дорсопатии шейного отдела позвоночника лежат изменения биомеханики и распределения векторов нагрузки, из-за чего ускоряется развитие дегенеративных изменений в межпозвонковых дисках и снижение амортизирующей функции. В дополнение к остеоартриту, другими источниками дорсопатии часто становятся:
- Нарушения кривизны позвоночника, такие как сколиоз, лордоз или кифоз;
- Спондилез ( спондилоартроз);
- Межпозвоночная грыжа;
- Спондилолистез;
- Воспаление и компрессия нервных корешков (радикулопатии);
- Различные травмы позвоночника: ушибы, растяжения, хлыстовые травмы или переломы;
- Различные заболевания суставов или костно-мышечной системы;
- Инфекционные или онкологические заболевания
Симптомы
Симптоматика и клинические проявления при дорсопатии шейного отдела позвоночника обусловлены как генезом, так и морфологическими изменениями в структурах шеи. Чаще всего, отмечаются следующие симптомы:
- Сильная боль в шее и плечах, которая значительно усугубляется при физических нагрузках и после сна.
- Острые, сдавливающие и пульсирующие головные боли, которые не всегда купируются анальгетиками.
- Дорсальгия — очень сильная боль в области шейного отдела позвоночника.
- Значительное снижение амплитуды движений в шее (снижается возможность наклонов головы или поворотов в сторону).
- Слабость, ощущения недостатка жизненной силы, сонливость и усталость.
- Онемение в шее, а также в пальцах кисти, эпизоды частичного нарушения восприятия, частичный паралич.
- Наличие шума в ушах.
- Боль в области груди под лопаткой — мимикрия приступов стенокардии.
- Нарушения сна.
- Повышенная слабость и утомляемость рук, возможна гипотрофия мышц.
- Галопирующее кровяное давление.
- Сильное головокружение и тошнота.
- Потеря сознания, обмороки, зрительные аберрации.
- Визуально заметная деформация позвоночника.
Симптоматика при дорсопатии шейного или грудного отдела позвоночника, может быть похожей, но это разные заболевания и поэтому требуют разных подходов к лечению.
Диагностика
Важная роль в постановки диагноза дорсопатии шейного отдела позвоночника играет тщательный медицинский осмотр, который позволяет обратить внимание на следующие признаки:
- Неправильная осанка.
- Различная высота плеч и разные уровни лопаток.
- Асимметрия рук и ног.
- Снижения объема движений в туловище и шее
Наличие болезненных участков в области шеи, повышенный тонус мышц или обнаружение объемных образований в области шеи.
Учитывая, что симптоматика при дорсопатии шейного отдела позвоночника может быть связана как с заболеваниями позвоночника, так и обусловлена другими причинами необходимо исключить возможные причины симптомов.
Дифференциальную диагностика должна учитывать следующие заболевания:
- Цервикальный стеноз
- Цервикальная зигапофизарная (фасеточная) артропатия
- Дисцит
- Эпидуральный, субдуральный или интрадуральный абсцесс
- Остеомаляция
- Заболевания паращитовидной железы
- Полимиалгия ревматическая
- Анкилозирующий спондилоартрит
- Синдром Рейтера
- Энтеропатический артрит
- Диффузный идиопатический скелетный гиперостоз
- Плечевой неврит
- Рак
- Цервикальная миофасциальная боль
- Шейный спондилез
- Цервикальное растяжение и деформация
- Неопластическая брахиальная плексопатия
- Остеопороз
- Региональный болевой синдром
- Болезнь Шейермана
- Синдром торакального выхода
- Травматическая плечевая плексопатия
Методы медицинской визуализации оценивают морфологию структур и тканей, а не функцию и подчас дают ложноположительные и отрицательные результаты. Следовательно, результаты исследований должны интерпретироваться в контексте каждого клинического случая, поскольку ложноположительные и ложноотрицательные результаты МРТ встречаются довольно часто.
Рентгенография
Позволяет:
КТ (МСКТ)
- КТ-сканирование позволяет быстро определить перелом шейного отдела позвоночника и широко используется в случаях травм.
- МСКТ предоставляет более детальное качество изображений и возможность визуализировать даже небольшие морфологические изменения или повреждения, чем обычная КТ-сканирование
КТ миелография
- Миелограмма, с последующей компьютерной томографией, может, проведена при подготовке к оперативному лечению для декомпрессии спинного мозга или нервного корешка.
- Это исследование позволяет оценить позвоночный канал, наличие сужения и воздействия на спинной мозг и компрессию нервных корешков грыжей диска, остеофитом, а также оценить фораминальное пространство.
- КТ — миелография, по-прежнему, является ценным диагностическим методом и превосходит МРТ для визуализации латерального и фораминального пространства, несмотря на инвазивность, высокую стоимость и возможные побочные эффекты. КТ –миелография не является первоначальным методом визуализации при дорсопатии шейного отдела позвоночника и используется только в сложных случаях .
- МРТ остается методом выбора визуализации шейного отдела позвоночника из-за полной безопасности изображения для оценки шейного отдела позвоночника.
- Преимущества МРТ включают: оценку морфологии мягких тканей (например, дисков, мышц нервов, спинной мозг), визуализацию спинномозговой жидкости, неинвазивность и отсутствие радиационного облучения пациента.
- Современные МРТ аппараты с высоким магнитным полем, и новые программные продукты обеспечивают более быструю и детальную визуализацию.
- К сожалению, некоторые последовательности МРТ изображают патологию больших размеров, чем фактические, и не выявляют некоторые аномалии. Другие недостатки МРТ включают в себя: высокая стоимость, неспособность пациентов с клаустрофобией терпеть процедуру, необходимость длительного нахождения пациента в неподвижном состоянии, а также менее качественную визуализацию костных структур по сравнению с КТ (МСКТ).
- Кроме того, МРТ оказывается хуже при дифференциации компрессии корешка грыжей диска, от воздействия на корешок спондилезным остеофитом.
ЭМГ (ЭНМГ). Электродиагностические исследования по-прежнему являются стандартными методами для оценки неврологических функций шейного отдела позвоночника. Преимущества этих методов в низкой стоимости и безопасности этих тестов.
Исследования нервной проводимости (ЭНМГ) и электромиография (ЭМГ) обеспечивают возможность оценить степень повреждения корешка и периферических нервов.
Игольчатая ЭМГ позволяет обнаруживать острые, подострые и хронические корешковые признаки наличия патологии моторного нервного волокна.
Лабораторная диагностика. Необходима для дифференциальной диагностики воспалительных инфекционных или системных состояний.
Лечение
Лечение дорсопатии шейного отдела позвоночника, также как и грудного или поясничного, должно проводиться не только во время обострения болезни, но и во время ремиссии. Лечение значительно увеличит периоды ремиссии и значительно уменьшит интенсивность обострений.
Физиотерапия. Для уменьшения болей в острой фазе, следует использовать физические методы воздействия . Поверхностные тепловые модальности расслабляют мышцы и снимают боль в мягких тканях.
И наоборот, следует избегать методов глубокого нагрева (например, УВЧ) при острой шейной радикулопатии, поскольку они усиливают воспаление и, как следствие, усугубляют корешковую боль и повреждение нервных корешков. Хороший эффект при остром болевом синдроме может дать криотерапия.
Тракционная терапия может облегчить боль в корешках при компрессии нервного корешка. Тракция не уменьшает боль при травмах мягких тканей. Перед проведением тракции необходимо провести массаж и / или электрическую стимуляцию, что позволяет расслабить мышцы перед проведением процедуры.
Мягкий шейный воротник рекомендуется только при сильных болях или при острых травмах шейного отдела позвоночника и на короткие промежутки времени (не более 3-4 дней непрерывного использования). Опасность длительного ношения шейного воротника в том, что может резко снизиться объем движений и сила мышц шеи.
Мануальная терапия. Спинальные манипуляции и мобилизация могут восстановить нормальный объем движений в двигательных сегментах шейного отдела позвоночника и уменьшить боль. Также считается, что мобилизация фасеточных суставов улучшает афферентные сигналы от механорецепторов к периферической и центральной нервной системе. Нормализация афферентных импульсов улучшает мышечный тонус, уменьшает мышечную защиту и способствует более эффективному метаболизму местных тканей.
Иглорефлексотерапия. Этот метод воздействия на биологически активные точки широко применяется в лечении дорсопатии шейного отдела позвоночника и позволяет восстановить нормальную импульсацию по нервным волокнам.
Физические упражнения играют огромную роль в лечении дорсопатии шейного отдела позвоночника, так как позволяют уменьшить нестабильность двигательных сегментов, восстановить мышечный корсет, который обеспечивает стабильность шеи. Кроме того ,физические упражнения в комплексе с другими методами лечения приостанавливают развитие дегенеративных изменений в шейном отделе позвоночника.
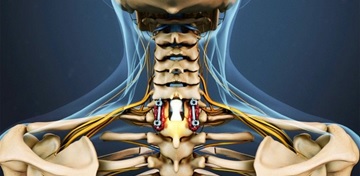
Шейные эпидуральные инъекции — позволяют значительно снизить корешковую боль за счет уменьшения воспаления и отека.
Смесь анестетика и кортикостероида может быть введена в эпидуральное пространство или вдоль нервного корешка (трансфораминально) после точной радиологической, контрастно-усиленной флуороскопической локализации.
Медикаментозное лечение (НПВП, миорелаксанты, антидепрессанты, сосудистые препараты) применяются как при острой боли, так и при хронических болях или нарушениях кровообращения головного мозга, связанных с компрессией вертебральных артерий.
Биологическая терапия — эти методы лечения имеют большую перспективу, так как это совершенно новые походы лечения позволяющие воздействовать на источник боли, а не только симптоматично действовать на последствия дегенеративного каскада (то есть, радикулопатии или дискогенные боли).
Факторы роста, включая фактор роста опухоли (TGF) —beta, костные морфогенетические белки (BMP) -2, BMP -7, BMP-14 .Введение этих факторов в диск позволяет увеличить высоту диска.
Передача гена: ген, кодирующий фактор роста или терапевтический белок, имплантируется в диск для получения белка in situ.
Клеточная терапия, включая аутологичные дисковые клетки, суставные хондроциты и мезенхимальные стволовые клетки. При этом методе лечения, эти клетки также вводятся в диски и отмечено, что достоверно снижаются процессы дегенерации и усиливается регенерация матрикса.
Тканевая инженерия: Определенные лекарственные вещества вводятся в межпозвоночный диск, и это изменяет как биохимические, так и биомеханические стрессоры.
Хирургическое лечение. Оперативное лечение дорсопатии шейного отдела позвоночника используется достаточно редко и только при наличии выраженных осложнений (миелопатия, стеноз, выраженная компрессия корешка, синдром вертебральной артерии, нестабильность двигательных сегментов) и неэффективности других методов лечения. В отличие от поясничного отдела позвоночника, операции в области шейного отдела значительно сложнее как технически, так и в плане возможных осложнений из-за анатомической сложности шеи.
Источник
Лечебная физкультура для поясничного отдела позвоночника
В профилактике и лечении остеохондроза позвоночника существенное значение имеют систематические занятия специальной лечебной гимнастикой.
Прежде чаи приступить к самостоятельный занятиям лечебной гимнастикой, необходимо проконсультироваться со специалистом (невропатолог, ортопед-травматолог, врач ЛФК).
Заниматься лечебной гимнастикой можно в любое время дня. Очень полезно утром сразу после сна выполнить несколько упражнений (например: Ш 1,3,13,17,20 острого периода), затем совершить утренний туалет и продолжать выполнение упражнений согласно предписанному врачом и методистом ЛФК комплексу.
Одежда во время выполнения упражнений должна быть легкой, не стесняющей движений, но и не допускающая переохлаждения. Лучше всего — шерстяной тренировочный костюм.
Некоторые из рекомендованных вам упражнений полезно выполнять в течение рабочего дня (например, упражнение №I тренировочного периода — периода ремиссии).
Появление болевых ощущений во время выполнения упражнений является сигналом к снижению амплитуды выполнения упражнений, их интенсивности или к полному прекращению их выполнения.
Для того, чтобы занятия лечебной гимнастикой приносили наибольшую пользу, следует:
а) выполнять упражнения ежедневно;
б) выполнять упражнения старательно, в медленном темпе, не искажая самовольно форму, скорость и интенсивность выполняемых упражнений;
в) при выполнении упражнений не задерживать дыхание;
г) периодически консультироваться с врачом, не скрывая от него свои недуги.
Примерный комплекс лечебной гимнастики, применяемый в остром периоде (начальный этап)
 | И.п. лежа. Сгибание и разгибание стоп и пальцев кистей в кулак |
 | И.п. лежа, левая нога согнута в колене. Сгибание и разгибание правой ноги, скользя пяткой по постели. После 8-10 повторений—то же другой ногой |
 | И.п. лека. Поочередные поднимания рук вверх |
 | И.п. лека, левая нога согнута в колене. Отведение правой ноги в сторону. После 8-Ю повторений—то же другой ногой |
 | И.п. лежа, руки к плечам. Круги согнутыми руками вперед и назад |
 | И.п. лека. Поочередные выпрямления ног в коленях, опираясь бедрами о валик |
 | И.п. лека, ноги согнуты. Поочередное сгибание согнутых ног к кивоту |
 | И.п. лека. Сгибание рук к плечам в сочетании с дыханием |
 | И.п. лека, ноги согнуты. Поочередное отведение коленей в стороны |
 | И.п. лека, ноги согнуты. Руки вверх — вдох, прижать колено к кивоту — выдох. То же — другой ногой |
 | И.п. лека, ноги врозь. Ротация ног внутрь и наружу» |
 | И.п. лека. Диафрагмальное дыхание |
Специальные упражнения, применяемые на втором этапе острого периода
 | И.п. лежа, ноги согнуты. Приподнимание крестца с опорой на нижнегрудной отдел позвоночника и стопы за счет кифозирования поясничного отдела позвоночника. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 | И.п. лежа. То же упражнение, что и №17, но выполняется двумя ногами одновременно. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 | И.п. упор на коленях. Сесть на пятки, не отрывая кистей от постели и вернуться в и.п. При возвращении в и.п. не прогибаться! | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 |
 | И.п. лежа. Одновременное сгибание и разгибание стоп |
 | И.о. лежа. Поочередное сгибание и разгибание ног в коленях |
 | И. п. лежа. Поочередное поднимание рук вверх с последующим пассивным вытяжением их инструктором ЛФК |
 | И. п. лежа, левая нога согнута. Отведение правой ноги в сторону. После нескольких повторений то же левой ногой |
 | И.п. лежа, руки к плечам. Круги согнутыми руками |
 | И.п. лежа, левая нога прижата к животу. Поднимание правой ноги вперед. После нескольких повторений — то же левой ногой. |
 | И.п. лежа, ноги отогнуты. Приподнимание крестца с одновременным кифозировавием поясничного отдела позвоночника. |
 | И.п. лежа, ноги отогнуты, Руки на животе. Приподнимание головы и плеч. Фиксация этого положения 2-4 с. |
 | И.п. лежа. Статическое напряжение больших ягодичных мышц. Время напряжения 6-8 с |
 | И.п. лежа, ноги согнуты. Одновременное сгибание ног к животу |
 | И.п. упор на коленях. Сесть на пятки, не отрывая рук от кушетки |
 | И.п. упор на коленях, ноги врозь. Поворот налево, левая рука в сторону. То же вправо |
 | И.п. упор на коленях. Сгибание позвоночника. При возвращении в и.п. не прогибаться |
 | И.п. упор на коленях. Выпрямляя левую ногу, выполнить упор на правом колене. Ногу высоко не поднимать. То же другой ногой |
 | И.п. упор на коленях, ноги врозь. Сгибая правую ногу влево-вверх, коснуться правым коленом левой руки. То же другой ногой |
 | И.п. упор на коленях. Отводя левую ногу назад, сесть на правую пятку (полушпагат). То же другой ногой. Руки от кушетки не отрывать |
 | И.п. лежа на животе (под животом валик). Поочередные приподнимания ног от кушетки на 3-5 см в удержание их в этой положении 4-6 с |
 | И.п. лежа на животе, руки в стороны. Приподнять голову и плечи от кушетки на 3-5 см и удержание в этом положении 4-6 с |
 | И.п. лежа на животе. Поочередное отведение ног в стороны. Ноги от кушетки высоко не поднимать |
 | И.п. лежа на животе. Поочередные сгибания ног в коленях |
 | И.п. упор на правом колене, левая нога выпрямлена вперед, (сбоку от кушетки). Отведение левой ноги в сторону. То же другой ногой |
 | И.п. лежа на боку. Одновременное сгибание ног вперед. То же на другом боку |
 | И.п. лежа, ноги на валике. Приподнимание крестца за счет кифозированин поясничного отдела позвоночника |
 | И.п. лежа. Поочередное «вытягивание» ног вниз |
 | И.п. лежа. «Раз»- руки вверх. «Два» — сгибая правую ногу вперед, прижать колено к животу |
 | И.п. лежа, ноги врозь. Ротация прямых ног внутрь и наружу |
СПЕЦИАЛЬНЫЕ УПРАЖНЕНИЯ рекомендуемые для включения в комплекс лечебной гимнастики, применяемый в период ремиссии
 | Кифозирование поясничного отдела позвоночника с фиксацией этого положения 10-60 с.: а) с опорой о стену; ноги на расстоянии 40 см от стены; б) в и.п. стоя. |
 | И.п. вис стоя на гимнастической стенке, руки согнуты. Сгибая ноги, перейти в смешанный вис в приседе |
 | И.п. упор на коленях, ноги врозь. Переступая руками влево, согнуть туловище влево. То же в другую сторону |
 | И.п. стойка на коленях. Сед на бедро справа, руки влево. То же в другую сторону |
 | И.п. лежа, ноги согнуты вперед. Наклоны коленей влево и вправо. |
 | И.п. лежа, ноги согнуты, руки за голову. Сесть — лечь. |
 | И.п. вис сзади на гимнастической стенке. Одновременное сгибание ног вперед. |
 | И.п. вис спереди на гимнастической стенке. С поворотом таза налево, согнуть ноги вперед. То же в другую сторону. |
 | И.п. лежа на животе на гимнастической скамейке, руки за голову, ноги фиксированы. Разгибание туловища назад. Сильно не прогибаться |
 | И.п. лежа, ноги прижаты к животу. Перекаты не спине вперед и наза |
 | И.п. вис стоя на гимнастической стенке, руки согнуты. Сгибая правую ногу и выпрямляя руки, перейти в смешанный вис присев на правой ноге. То же на другой ноге. |
 | И.п. лежа на животе, руки под голову. Сгибая туловище влево, одновременное отведение ног влево. То же в другую сторону. |
 | И.п. лежа на животе на краю кушетки, ноги вниз, хват руками снизу за кушетку. Разгибание ног назад. Не прогибаться! |
 | И.п. лежа. Сгибаясь вперед, перейти в положение сед, ноги скрестно. Выполнять с опорой руками сзади и без опоры. |
 | И.п. упор присев. Выпрямляя ноги, перейти в положение упор стоя согнувшись |
 | И.п. упор лежа. Переступая руками назад, перейти в положение упор стоя согнувшись |
 | И.п. столика ноги врозь, руки к плечам. Сгибая левую ногу вправо-вперед, коснуться правым локтем левого бедра. То же другой ногой. |
 | И.п. лежа, руки вверх. Поднимая левую ногу вперед, коснуться правой рукой левой голени. То же другой ногой. |
 | И.п. лежа, ноги согнуты вперед, резиновый бинт фиксируется одним концом за голени, вторым — за гимнастическую стенку. Разгибание ног назад |
| ХОДЬБА: на носках, на пятках, на наружном крае стоп, выпады с поворотами туловища влево и вправо, ходьба с высоким подниманием бедер, ходьба со сгибанием ног назад и т.д |
Методические рекомендации двигательного режима в остром периоде
В остром периоде при наличии острых болей следует соблюдать строгий постельный режим. ЛФК применяется главным образом с гигиенической целью и носит общеукрепляющий характер. При движениях нижними конечностями не допускать увеличения поясничного лордоза, что может усилить болевой синдром. В этом плане при выполнении физических упражнений следует подложить под голени мягкий валик.
На втором этапе острого периода при некотором снижении интенсивности болей следует осторожно включать изометрические упражнения для тренировки мышц брюшного пресса и больших ягодичных мышц.
Упражнения, вызывающие боль, следует ограничить по амплитуде, степени мышечного напряжения или исключить совсем. Не делать упражнения через боль!
Количество повторения каждого упражнения 8-10 раз. Темп выполнения упражнений — медленный.
Методические рекомендации двигательного режима во втором (подостром) периоде
С уменьшением болевого синдрома возможности применения специальных и общеразвивающих упражнений увеличиваются. В этом периоде кроме упражнений, увеличивающих силу мышц брюшного пресса и мышц-разгибателей бедра ванное значение приобретают упражнения, кфозирующие поясничный отдел позвоночника (№ 7,8,10,11,13,15, 22,23,).
При выборе как специальных, так и общеразвивающих упражнений важно проследить за тем, чтобы они не увеличивали поясничный лордоз. Болевые ощущения являются сигналом к изменению структуры упражнения (в сторону облегчения) или к исключению его.
В конце второго периода следует постепенно включать упражнения, увеличивающие силу мышц спины.
Упражнения № 7,6,9 и 10 можно выполнять по круговой системе 2-3 раза. Они являются наиболее важными.
Количество повторений специальных упражнений довести до 15-50 раз. Темп выполнения упражнений можно постепенно увеличивать.
Еще раз следует напомнить: упражнения не должны вызывать боль!
Методические рекомендации третьего периода (ремиссия)
В этом периоде к задачам и методическим особенностям второго периода добавляется задача увеличения подвижности позвоночного столба. Однако упражнения, направленные на решение этой задачи следует проводить осторожно и в облегченных исходных положениях. Следует добиваться автоматизма поддержания специфической осанки в положении стоя и в ходьбе, когда поясничный отдел позвоночника кифозировав.
Количество повторений специальных упражнений второго периода увеличиваются до 50-100 раз (можно в разбивку в течение дня). Из других средств ЛФК следует признать целесообразным применение тех, которые не будут воздействовать в отрицательном плане на дегенерированные диски: плавание, терренкур, лыжи, бегущая дорожка, велоэргометр, упражнения с резиновым бинтом. Применять такие средства как волейбол, теннис (большой и малый), дорожный велосипед, бег по пересеченной местности, быстрые танцы, ритмическую гимнастику следует крайне осторожно, т.к. резкие, часто некоординированные движения и повороты могут спровоцировать обострение остеохондроза. Упражнения с гантелями предпочтительно выполнять в и.п. лежа (на спине, животе) для исключения вертикальных нагрузок на позвоночник.
Следует признать нецелесообразным применение чистого виса для якобы растяжения поясничного отдела позвоночника. Препятствием этому служит мощное напряжение растянутых мышц туловища. Нежелательны также прыжки в глубину с возвышения, упражнения на гребном станке, метания. В любом случае при занятиях ЛФК следует помнить, что постоянная микротравма и перегрузка позвоночника, некоординированные движения, толчки по оси позвоночника подготавливают соответствующий фон для разрыва дегенерированного диска и обострения болевого синдрома. Данные рекомендации необходимо учитывать при выборе средств и форм занятий физическими упражнениями на санаторном и поликлиническом этапах реабилитации.
В третьем периоде рекомендуется применение лечебной гимнастики в бассейне. Следует отметить, что лечебная гимнастика в бассейне не заменяет, а дополняет основные «сухие» занятия лечебной гимнастикой.
Источник